CHANGEMENTS CLIMATIQUES
ET SYSTÈME DE SANTÉ
AU QUÉBEC
CHANGEMENTS CLIMATIQUES
- Variation statistiquement significative de l’état moyen du climat sur des décennies
- Changements soutenus par rapport aux conditions prévues et habituelles
- Changements à long terme des conditions météorologiques sur l’ensemble de la planète
- Influences sur les systèmes naturels et anthropiques
- Répercussions sociales, sanitaires, économiques et environnementales importantes
Les changements climatiques désignent une variation statistiquement significative de l’état moyen du climat ou de sa variabilité persistant pendant de longues périodes (généralement pendant des décennies ou plus). Si la température est la variable emblématique de ces changements, l’ensemble des paramètres climatiques (l’humidité, la nébulosité, les précipitations, la teneur en dioxyde de carbone (CO2) de l’atmosphère) sont à considérer. À une échelle globale, les changements climatiques signifient des changements à long terme des conditions météorologiques sur l’ensemble de la planète que l’on peut mesurer au moyen des principales variables météorologiques. Les changements climatiques influent sur les systèmes naturels et anthropiques, notamment les ressources hydriques, les écosystèmes, les produits alimentaires et forestiers, les zones côtières et de faible élévation, l’industrie, les zones peuplées et les sociétés ; de plus, ils ont des répercussions sociales, sanitaires, économiques et environnementales importantes (Source : Mon climat ma santé, INSPQ).
Les changements climatiques réfèrent donc à un large éventail de phénomènes dont la tendance à la hausse des températures décrites par le réchauffement de la planète, mais aussi des changements tels que l’élévation du niveau de la mer, la perte de masse de glace dans les glaciers du Groenland, de l’Antarctique, de l’Arctique et des montagnes du monde entier, les modifications dans la floraison des fleurs et des plantes et les phénomènes météorologiques extrêmes…

Effet de serre
- Réchauffe naturellement la surface de la Terre et permet à la température moyenne d’atteindre environ 15 °C, au lieu de -18 °C (s’il n’y avait pas d’effet de serre)
- Les activités humaines accroissent les émissions de gaz à effet de serre
- Le réchauffement climatique amplifie certains phénomènes liés au cycle de l’eau
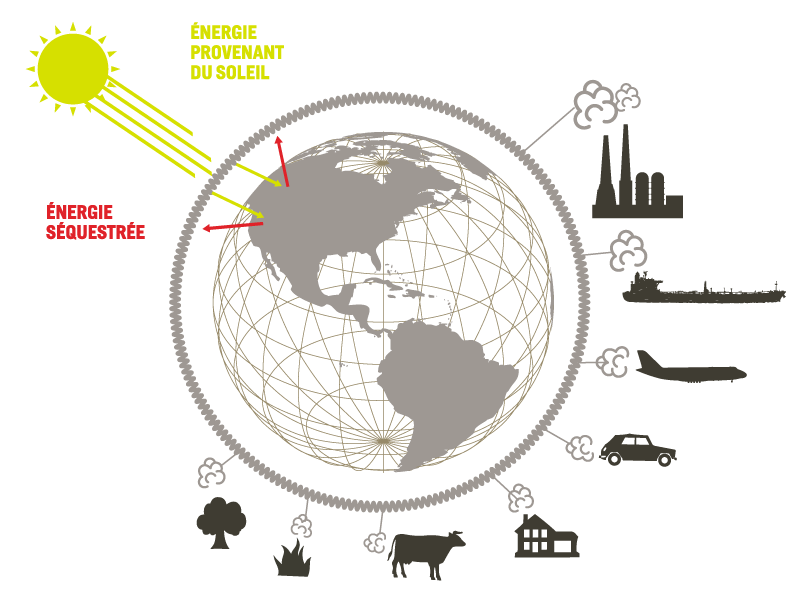
L’effet de serre est attribuable aux gaz à effet de serre (GES) comme le dioxyde de carbone (CO2), le méthane (CH4) et les oxydes d’azote (NOx), ainsi qu’à la vapeur d’eau (H2O) et aux nuages qui jouent un rôle majeur dans ce phénomène. L’énergie solaire est absorbée par la Terre, puis réfléchie vers l’espace. Une partie de cette énergie émise dans l’atmosphère est piégée par des gaz à effet de serre. Les activités humaines accroissent les émissions de gaz à effet de serre. À terme, cela signifie que l’énergie solaire est davantage piégée dans l’atmosphère et que la température terrestre tendra à augmenter. Ce réchauffement climatique amplifie certains phénomènes liés au cycle de l’eau (comme l’augmentation de la quantité de vapeur d’eau dans l’air), lesquels influencent à leur tour le climat (Source : Mon climat ma santé, INSPQ).
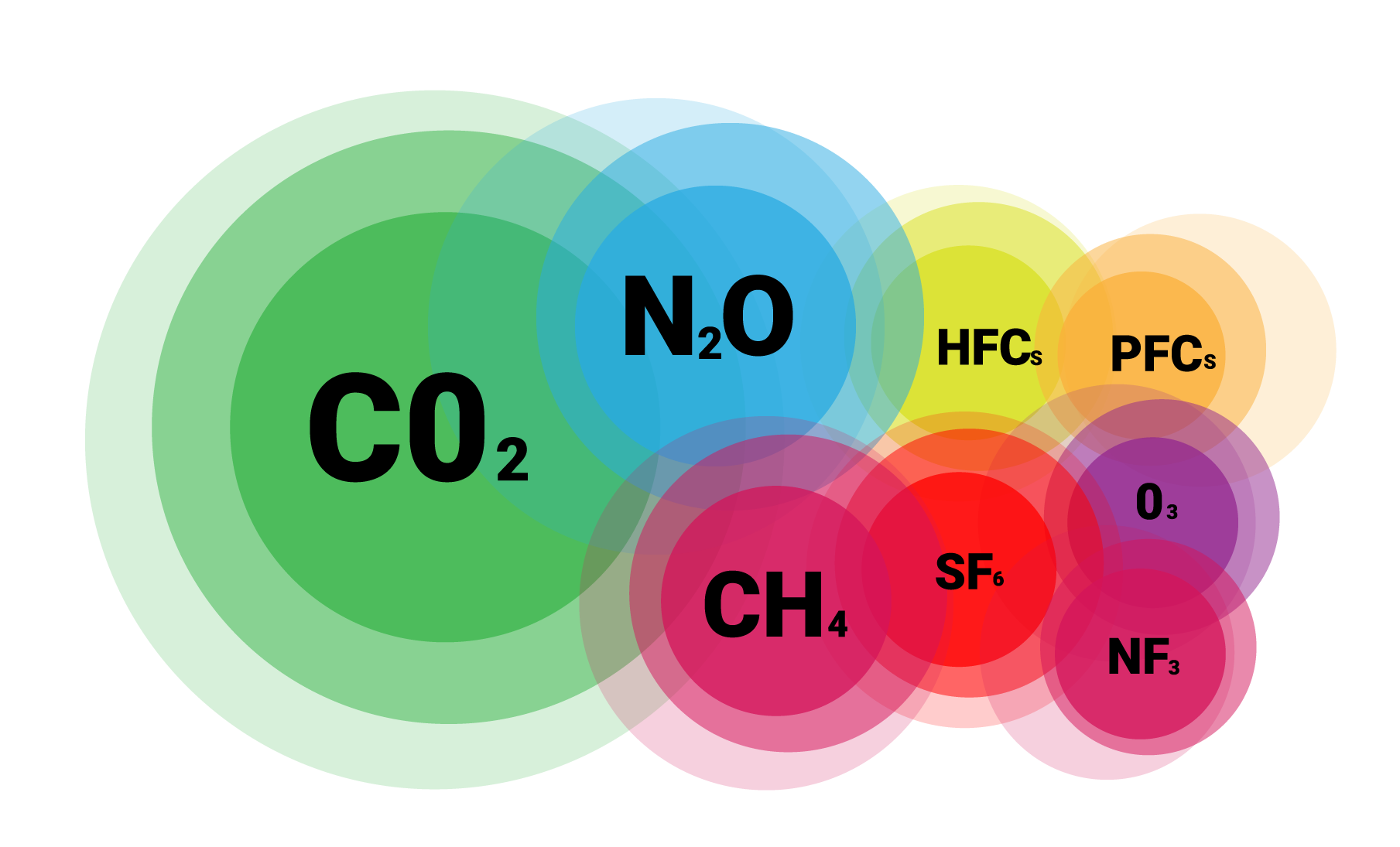
Principaux gaz à effet de serre
Les principaux GES présents dans l’atmosphère terrestre sont la vapeur d’eau (H2O), le dioxyde de carbone (CO2), l’oxyde nitreux (N2O), le méthane (CH4) ainsi que l’ozone (O3) (Source : Changements climatique 2007, rapport synthèse – GIEC).
GES résultant uniquement des activités humaines industrielles
Il existe également des GES résultant uniquement des activités humaines industrielles, les gaz fluorés comme l’hexafluorure de soufre (SF6), les hydrofluorocarbones (HFC), les hydrocarbures perfluorés (PFC) et les trifluorure d’azote (NF3).
Facteurs modificateurs du climat
Internes, liés à la variabilité naturelle
Oscillation australe El Niño (ENSO ; El Niño – Southern Oscillation) – El Niño est un phénomène naturel impliquant des changements dans la circulation océanique et atmosphérique au niveau du Pacifique équatorial et qui survient tous les trois à sept ans, en moyenne. Il affecte les températures de la mer et la circulation atmosphérique, influençant la température et les précipitations non seulement régionalement, mais mondialement. El Niño est suivi par une phase plus froide : la Niña.
(Source : El Niño – Environnement Canada)
Neige et glace – Plus la superficie du manteau neigeux, des glaciers et de la banquise diminue, plus les rayonnements solaires chauffent le sol ou l’océan, et plus la température augmente.
(Source : Comprendre le climat mondial – MétéoFrance)
Externes, avec forçages liés à un processus naturel
Activité volcanique – Les volcans rejettent des composés chimiques qui peuvent refroidir la Terre pendant quelques années lors des éruptions les plus violentes. Les éruptions volcaniques sont toutefois épisodiques et elles ont généralement des effets relativement courts sur le climat.
Variations de l’énergie solaire reçue par la Terre – Elles peuvent être dues au soleil lui-même (cycle de l’activité solaire) ou aux variations de l’orbite terrestre (variations à très long terme, de l’ordre d’une dizaine de milliers d’années). Les changements dans l’irradiation solaire ont contribué aux tendances climatiques au cours du dernier siècle (mais cinquante fois moins que les forçages anthropiques).
Variation de la saisonnalité de l’énergie solaire (cycles de Milankovitch) – Cycle des paramètres astronomiques terrestres (excentricité, obliquité et précession) que l’on peut relier aux cycles glaciaires et interglaciaires.
(Source : Comprendre le climat mondial – MétéoFrance)
Externes, avec forçages anthropiques
Émissions de GES – Les GES émis notamment par les secteurs de l’énergie, de l’industrie et des transports, de l’agriculture et par l’utilisation modifiée des sols accentuent l’effet de serre naturel et modifient ainsi le climat. Le dégel du pergélisol pourrait également aggraver le réchauffement mondial (Source : Rapport sur le climat changeant du Canada – Ressources naturelles Canada).
Autres activités humaines – La conception des villes (hauts bâtiments et rues étroites des centres urbains, créant ainsi des canyons où reste captive la chaleur, surfaces minéralisées et imperméables, propriétés thermiques des matériaux), la prédominance de l’automobile, les industries, etc. modifient le climat en affectant la nature des sols, donc leur capacité à rafraîchir et retenir l’eau. Ces activités contribuent notamment à la formation des îlots de chaleur urbains.
Depuis la révolution industrielle, la concentration des gaz à effet de serre n’a cessé d’augmenter ; elle a même plus que doublé ces quarante dernières années, en raison principalement de la démographie et de la part des énergies fossiles dans la consommation énergétique mondiale.

Les scopes
Les principales normes et méthodes internationales définissent 3 catégories d’émissions. Les SCOPES sont ensuite décomposés en 23 postes d’émissions (Source : Bilans GES – ADEME).

Scope 1 – Sources directes
Énergie utilisée sur le site, parcs automobiles, rejets des gaz anesthésiques, réfrigérants
Émissions directes de GES provenant des installations fixes ou mobiles situées à l’intérieur du périmètre organisationnel, c’est-à-dire émissions provenant des sources détenues ou contrôlées par l’organisme.
# 1 – Émissions directes des sources fixes de combustion (l’énergie générée sur le site)
# 2 – Émissions directes des sources mobile à moteur thermique (l’énergie utilisée par la flotte de véhicules appartenant à l’établissement)
# 3 – Émissions directes des procédés hors énergie (les gaz anesthésiques)
# 4 – Émissions directes fugitives (fuite de fluides frigorigènes)
# 5 – Biomasse (sols et forêts)
# 2 – Émissions directes des sources mobile à moteur thermique (l’énergie utilisée par la flotte de véhicules appartenant à l’établissement)
# 3 – Émissions directes des procédés hors énergie (les gaz anesthésiques)
# 4 – Émissions directes fugitives (fuite de fluides frigorigènes)
# 5 – Biomasse (sols et forêts)

Scope 2 – Sources indirectes
Électricité et vapeur achetée
Émissions indirectes associées à la production d’électricité, de chaleur ou de vapeur importée pour les activités de l’organisation.
# 6 – Émissions indirectes liées à la consommation d’électricité (production, transport et distribution)
# 7 – Émissions indirectes liées à la consommation de vapeur, chaleur ou froid (production, transport et distribution)
# 7 – Émissions indirectes liées à la consommation de vapeur, chaleur ou froid (production, transport et distribution)

Scope 3 – Sources indirectes
Voyages d’affaires, trajet des employés, élimination des déchets, appareils et équipements médicaux, produits pharmaceutiques, approvisionnement de viande…
Les autres émissions indirectement produites par les activités de l’organisation qui ne sont pas comptabilisées au scope 2 mais qui sont liées à la chaîne de valeur complète.
# 8 – Émissions liées à l’énergie non incluse dans les catégories «émissions directes de GES» et «émissions de GES à énergie indirectes»
# 9 – Achats de produits et de services (extraction et production)
# 10 – Immobilisation des biens (extraction et production)
# 11 – Déchets (transport et traitement)
# 12 – Transport de marchandise en amont
# 13 – Déplacements professionnels
# 14 – Actifs en leasing amont (consommation d’énergie et fabrication des équipements)
# 15 – Investissements (consommation d’énergie liée aux investissements financiers)
# 16 – Transport des visiteurs et des clients
# 17 – Transport des marchandises aval
# 18 – Utilisation des produits vendus
# 19 – Fin des produits vendus (traitement de fin de vie)
# 20 – Franchise aval (consommation d’énergie des franchisés)
# 21 – Leasing aval (consommation d’énergie des actifs en bail)
# 22 – Déplacement domicile travail
# 23 – Autres émissions indirectes (non couvertes par les postes précédemment cités dans les catégories 7 à 23)
(Source : Bilans GES – ADEME)
# 9 – Achats de produits et de services (extraction et production)
# 10 – Immobilisation des biens (extraction et production)
# 11 – Déchets (transport et traitement)
# 12 – Transport de marchandise en amont
# 13 – Déplacements professionnels
# 14 – Actifs en leasing amont (consommation d’énergie et fabrication des équipements)
# 15 – Investissements (consommation d’énergie liée aux investissements financiers)
# 16 – Transport des visiteurs et des clients
# 17 – Transport des marchandises aval
# 18 – Utilisation des produits vendus
# 19 – Fin des produits vendus (traitement de fin de vie)
# 20 – Franchise aval (consommation d’énergie des franchisés)
# 21 – Leasing aval (consommation d’énergie des actifs en bail)
# 22 – Déplacement domicile travail
# 23 – Autres émissions indirectes (non couvertes par les postes précédemment cités dans les catégories 7 à 23)
Répartitions des émissions

Prévisions
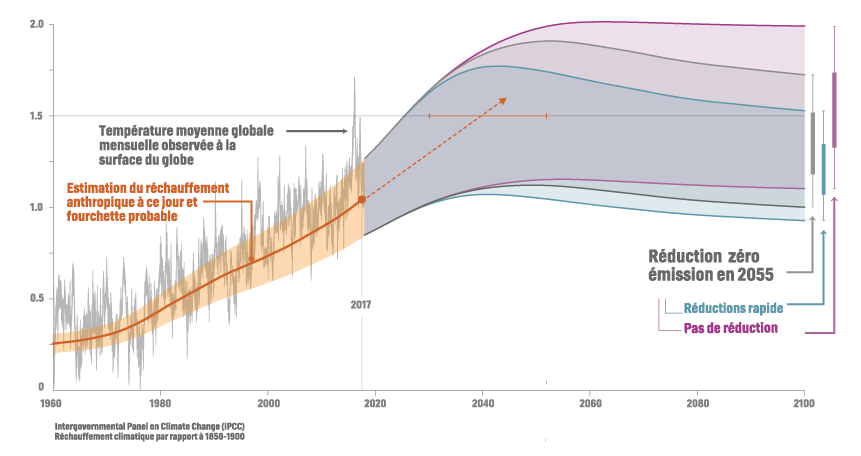
Environ la moitié du total mondial des émissions de GES a eu lieu depuis 1970, et surtout depuis l’an 2000 (Source : Changements climatiques 2014, Rapport de synthèse – GIEC). Au cours de ces périodes, 78 % de cet accroissement est imputable aux procédés industriels, ainsi qu’à l’usage de combustibles fossiles, dont la croissance économique est le principal moteur depuis l’an 2000. Enfin, à l’exception du scénario d’émissions le plus optimiste et à très faibles émissions (RCP2,6), tous les profils analysés montrent que le réchauffement climatique d’origine anthropique lié aux émissions de dioxyde de carbone (CO2) se poursuivra après 2100.
Plus de 50 % de toutes les émissions de gaz à effet de serre depuis 1988 sont attribuables uniquement à 25 entités. Ce sont, par ordre décroissant : la Chine (production nationale de charbon), Aramco, Gazprom, National Iranian Oil, ExxonMobil, Coal India, Pemex, Russie (production nationale de charbon), Shell, China National Petroleum, BP, Chevron, PDVSA, Abu Dhabi National Oil, Poland Coal, Peabody Energy, Sonatrach, Kuwait Petroleum, Total, BHP Billiton, ConocoPhilips, Petrobras, Lukoil, RioTinto, Nigerian National Petroleum (Source : Carbon Majors Report 2017 – CDP).
Ainsi, sauf dans le cas d’une élimination nette et considérable de dioxyde de carbone (CO2) atmosphérique sur une longue période, une grande partie du réchauffement est donc irréversible sur des périodes de plusieurs siècles à plusieurs millénaires. En clair, il faut dès maintenant s’adapter, tout en continuant à réduire les émissions de GES, particulièrement pour les pays émettant le plus de GES par habitant.
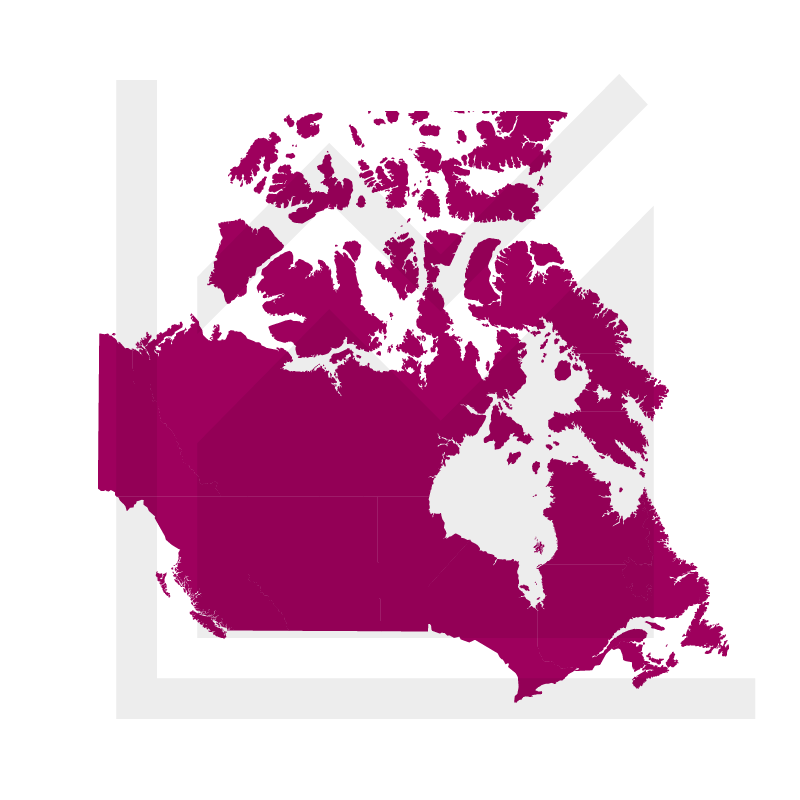
Au Canada, entre 1990 et 2016, les émissions ont augmenté de 17 % ou 101 Mt éq. CO2. La croissance des émissions du Canada durant cette période est attribuable principalement à l’augmentation des émissions provenant du secteur des mines, de l’exploitation pétrolière et gazière ainsi que du secteur des transports (Source : Émissions de gaz à effet de serre, inventaires et déclaration – Environnement et Changement climatique Canada).
Depuis 50 ans, la température moyenne au Canada a augmenté de 1,2°C. On a noté aussi une hausse plus importante des températures minimales que maximales. Les changements climatiques observés au cours du XXIe siècle s’accentueront selon la saison et le milieu géographique.
Le climat canadien se réchauffera davantage, avec un réchauffement projeté dans toutes les saisons. Le réchauffement projeté pour l’ensemble du Canada est presque le double de celui de la moyenne mondiale, quel que soit le scénario d’émissions. Les prévisions de la température annuelle moyenne à l’échelle du pays pour la fin du siècle (de 2081 à 2100) varient d’une augmentation de 1,8 ºC (de 1,1 à 2,5) pour un scénario de faibles émissions à 6,3 ºC (de 5,6 à 7,7) pour un scénario d’émissions élevées, par rapport à la période de référence de 1986 à 2005 (Source : Rapport sur le climat changeant du Canada – Ressources naturelles Canada).
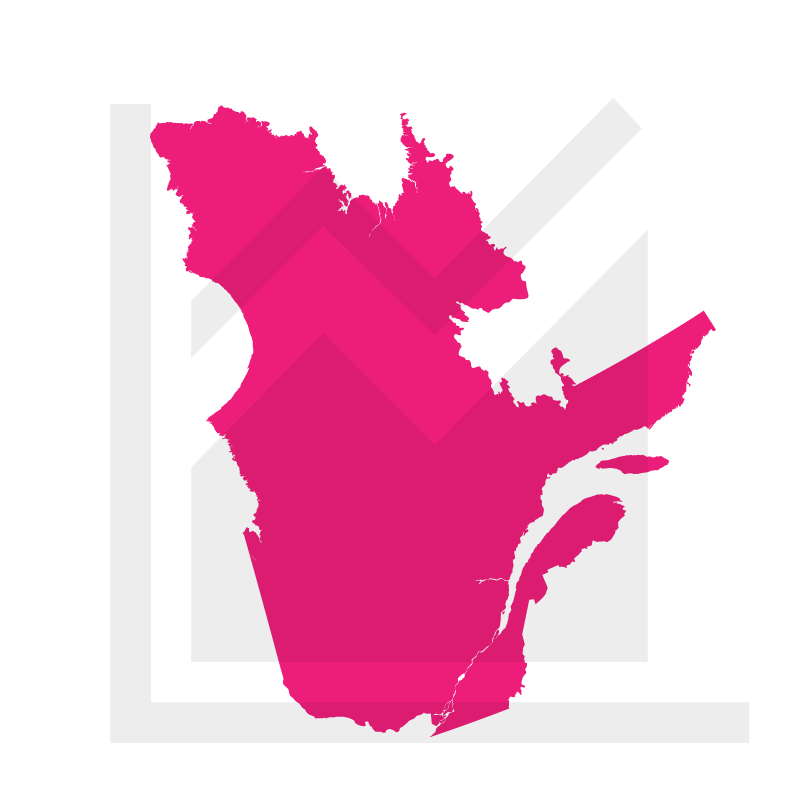
En 2016, les émissions totales de GES au Québec se chiffraient à 78,6 Mt éq. CO2. Cela représentait 9,6 tonnes par habitant et 11,1 % des émissions canadiennes. De 1990 à 2016, les émissions de GES au Québec ont diminué de 9,1 %. Le secteur qui produisait le plus d’émissions de GES au Québec, en 2016, était celui des transports (routier, aérien, maritime, ferroviaire et hors route), qui générait 33,8 Mt éq. CO2, soit 43,0 % des émissions. À lui seul, le transport routier représentait 80,1 % des émissions du secteur des transports, soit 34,4 % des émissions totales de GES.
Globalement, les températures moyennes augmenteront partout au Québec. Le réchauffement sera plus prononcé au cours de la saison froide et les changements les plus importants toucheront le nord du territoire. Ainsi, à l’horizon 2050, les températures hivernales augmenteront de 3 à 7 °C et les températures moyennes estivales de 2 à 3 °C.
Le Sud du Québec verra une augmentation de ses précipitations hivernales moyennes de 30 à 55 mm, mais aucun changement significatif en été n’est projeté. Dans le Nord, les hausses prévues sont de l’ordre de 10 à 40 mm sur toute l’année. L’accumulation de neige au sol devrait augmenter dans les régions les plus nordiques du Québec. Par contre dans le sud, une diminution est anticipée à cause d’une plus grande quantité de précipitations sous forme de pluie (Source : Synthèse des connaissances sur les changements climatiques au Québec, Édition 2015 – Ouranos)
IMPACTS
 Au Canada
Au Canada
À l’échelle nationale, l’analyse des anomalies moyennes et annuelles de la température montre une tendance au réchauffement de 1948 à 2009, soit une augmentation de 1,4 °C de la température moyenne sur ces 62 ans (Fritzsche, 2015). En outre, ce réchauffement est particulièrement significatif à partir de 1973, et surtout imputable à la hausse des températures en hiver et au printemps.
Le réchauffement climatique frappe tout le Canada, mais des écarts existent entre les régions (Fritzsche, 2015). Ainsi, le Grand Nord a subi une hausse des températures allant de 1,6 °C à 2,2 °C de 1948 à 2009. C’est d’ailleurs dans cette région que la plus forte tendance au réchauffement a été observée (2,2 °C dans le district de Mackenzie), alors que la plus faible a été relevée dans la région climatique atlantique (0,5 °C). Sur une base séculaire, on pourra ainsi constater que la température estivale moyenne est stable.
Au Québec
Au Québec, une hausse des températures moyennes est observée depuis plusieurs décennies selon les tendances calculées par Environnement et Changement climatique Canada. D’ailleurs, ses quatre sous-régions climatiques en sont déjà affectées et elles le seront encore plus d’ici la fin du siècle, en particulier sa sous-région nord – le Nunavik – et sa sous-région centre (Source : Émissions de gaz à effet de serre, inventaires et déclaration – Environnement et Changement climatique Canada).
Dix-huit des 19 années les plus chaudes ont eu lieu depuis 2001, à l’exception de 1998. L’année 2016 est la plus chaude jamais enregistrée (Source : Climate Change and Global Warming – NASA).
Au Canada
Les Canadiens de partout au pays peuvent subir les effets sur la santé des orages et des éclairs, des tempêtes de neige, de la pluie verglaçante, des tornades, des ouragans et des tempêtes de grêle, notamment en cas de panne de courant de grande envergure et dans les régions où les services de santé, les services sociaux et les services d’urgence ne sont pas suffisamment solides pour gérer des événements importants ou qui surviennent en même temps. Les épisodes de chaleur extrême présentent des risques sanitaires importants pour les Canadiens. Ils sont par exemple associés à des hausses soudaines et de courte durée du nombre de décès, notamment chez les personnes âgées, les malades chroniques, les personnes prenant certains médicaments et celles qui sont défavorisées sur le plan social. La canicule qui a frappé la Colombie-Britannique en 2009 a provoqué 156 décès en surnombre dans la région des basses-terres continentales, tandis que celle qui a touché le Québec en 2010 y a causé 280 décès en surnombre (Source : Vivre avec les changements climatiques au Canada – Ressources naturelles Canada).
Les périodes de chaleur accablante suscitent une préoccupation croissante au Canada et à l’étranger. À mesure que le climat change, la fréquence, l’intensité et la durée de ces périodes devraient augmenter, tout comme leurs effets néfastes sur la santé. Au cours des dernières années, la chaleur accablante a entraîné un grand nombre de décès évitables (Source : Lignes directrices à l’intention des travailleurs et des administrateurs de la santé pendant les périodes de chaleur accablante – Santé Canada).
Note importante : Les changements climatiques sont le résultat d’une modification dans la distribution temporelle et spatiale des séquences ou des événements météorologiques, y compris les plus intenses. La durée, l’intensité et l’occurrence, voire la fréquence, des précipitations peuvent donc être affectées. Par exemple, des précipitations de 75 mm en 24 heures survenant une fois tous les 25 ans pourraient voir leur fréquence augmenter dans le futur à une fois tous les 10 ans pour une région ou une saison donnée. Les changements climatiques ne peuvent à eux seuls expliquer un événement météorologique intense qui s’est produit sur quelques jours ou quelques semaines, comme une forte tempête, un épisode de verglas et une sécheresse qui font partie de la variabilité naturelle propre aux conditions climatiques du lieu considéré. Toutefois, les changements climatiques d’origine anthropique se superposent ou modifient cette variabilité naturelle pour ainsi changer l’occurrence et la sévérité de ces événements météorologiques extrêmes (Source : Changements climatiques 2013, les éléments scientifiques, résumé à l’intention des décideurs – GIEC).
Au Canada
Le niveau de la mer a augmenté d’environ 8 pouces depuis que l’on a commencé à tenir des registres fiables en 1880. On prévoit qu’il augmentera encore de 1 à 4 pieds d’ici 2100. C’est le résultat de l’ajout d’eau provenant de la fonte de la glace terrestre et de l’expansion de l’eau de mer au fur et à mesure qu’elle se réchauffe. Au cours des prochaines décennies, les ondes de tempête et les marées hautes pourraient se combiner à l’élévation du niveau de la mer et à l’affaissement des terres pour accroître encore les inondations dans de nombreuses régions. L’élévation du niveau de la mer se poursuivra au-delà de 2100 parce que les océans mettent beaucoup de temps à réagir aux conditions plus chaudes à la surface de la Terre. Les eaux océaniques continueront donc de se réchauffer et le niveau de la mer continuera d’augmenter pendant de nombreux siècles à des taux égaux ou supérieurs à ceux du siècle en cours (Source : Climate Change and Global Warming – NASA).
Au Québec
À l’heure actuelle, la Gaspésie (dans l’est du Québec) se soulève tandis que Terre-Neuve s’affaisse. Ce phénomène peut même influer différemment sur une même côte, comme le montrent les projections de la hausse du niveau de mer sur la côte sud-est du Nouveau-Brunswick, allant de 50 cm à Escuminac à 59 cm à Cap-Jourimain, qui en tiennent compte. L’élévation du niveau de la mer augmenterait la fréquence des inondations particulièrement pendant les tempêtes, car ce niveau s’ajoute à la hauteur des vagues ainsi qu’à l’eau due aux précipitations associées à l’événement météorologique, apportée par les rivières. Par exemple, les importantes ondes de tempête et le débordement des rivières qui touchent actuellement Saint John (Nouveau-Brunswick) tous les 100 ans pourraient, à l’avenir, revenir tous les 20 ans. L’effet est exacerbé lors des tempêtes hivernales dans les régions qui auront perdu leurs glaces marines côtières qui les protégeaient des vagues et atténuaient l’amplitude de l’onde de tempête (Source : Le littoral maritime du Canada face à l’évolution du climat – Ressources naturelles Canada).
Au Canada
Les changements climatiques peuvent accroître les risques sanitaires que posent les zoonoses (maladies transmises de l’animal à l’homme) et les maladies à transmission vectorielle (MTV – qui sont transmises de l’homme à l’homme ou bien de l’animal à l’homme par des arthropodes). Les données de surveillance révèlent que les vecteurs de la maladie de Lyme (qui constituent des facteurs de risque) gagnent entre 35 et 55 km chaque année au Canada et suivent des trajectoires géographiques déterminées par le climat (Source : Vivre avec les changements climatiques au Canada : perspectives des secteurs relatives aux impacts et à l’adaptation – Ressources naturelles Canada).
Des facteurs climatiques, tels que la température et les précipitations, en interagissant avec des changements dans le commerce, les voyages, l’utilisation des terres et la démographie sont susceptibles d’affecter l’apparition de maladies à transmission vectorielle… à l’échelle mondiale. La réplication, la survie, la persistance et la transmission des maladies hydriques sont soumises à des influences environnementales et sont plus efficaces dans des conditions plus chaudes telles que celles projetées pour le futur (Source : Public Health and Climate Change : A Guide for Increasing the Capacity of Local Public Health Departments – The Resource Innovation Group).
Au Canada
Le climat a une incidence sur la productivité des cultures, la production animale, la vitalité des ravageurs et des maladies, la santé des pollinisateurs, ainsi que la disponibilité et la qualité de l’eau. Les changements climatiques entraîneront des modifications des activités humaines (ex. systèmes de culture, utilisation de l’irrigation) et mèneront à des réactions de la flore et de la faune (Source : Vivre avec les changements climatiques au Canada : perspectives des secteurs relatives aux impacts et à l’adaptation – Ressources naturelles Canada).
Les phénomènes météorologiques extrêmes et la hausse des températures sont susceptibles de provoquer une baisse de la productivité du bétail. Des températures plus élevées stressent les animaux, ce qui réduit la production laitière et ralentit les taux de croissance et de reproduction. La population et la distribution des poissons marins sont déjà en train de changer en raison de l’augmentation des températures des océans (Source : Public Health and Climate Change : A Guide for Increasing the Capacity of Local Public Health Departments – The Resource Innovation Group).
Au Canada
La glace de mer de l’Arctique atteint son minimum en septembre de chaque année. En septembre, la glace de mer de l’Arctique diminue maintenant à un taux de 12,8 % par décennie, par rapport à la moyenne de 1981 à 2010 (Source : Climate Change and Global Warming – NASA).
Pour aller plus loin :
Prévisions et observations des glaces – Gouvernement du Canada

Au Québec, certains effets des changements climatiques apparaissent de façon notable :
(Sources : Synthèse des connaissances sur les changements climatiques au Québec, édition 2015 – Ouranos et Changements climatiques et santé : prévenir, soigner et s’adapter – Presses de l’université de Laval)
Les changements climatiques modifient les propriétés physicochimiques de l’eau et la qualité de l’habitat du poisson. Ils ont également des effets directs sur la physiologie, la phénologie et la répartition des espèces aquatiques. On anticipe donc des conséquences sur la dynamique des populations et la composition des communautés ichtyologiques et, ultimement, sur la productivité des pêches (tant récréative que commerciale) et de l’aquaculture.
L’augmentation des températures, les fluctuations des niveaux d’eau et l’expansion de certaines plantes envahissantes, en particulier le roseau envahisseur, vont causer la perte d’habitats riverains de qualité pour la faune et entraîneront des pertes significatives de frayères, notamment dans le lac Saint-Pierre, ce qui pourrait se répercuter sur les populations de poissons et sur les activités de pêche.
Plusieurs facteurs écologiques, géomorphologiques, météorologiques et hydrodynamiques, sous l’influence directe des changements climatiques, pourraient intervenir de manière simultanée sur l’érosion des hauts marais et ainsi mettre en péril certaines plantes menacées ou vulnérables pour lesquelles il s’agit d’un habitat essentiel. De plus, ces marais permettent également la régulation et une meilleure absorption des fluctuations des niveaux d’eau engendrées par les précipitations, ce qui permet de diminuer les risques d’inondation ou de submersion.
La dégradation du pergélisol et le tassement du sol qui en résulte, les modifications du couvert de glace de même que les changements du régime de tempêtes affectent les bâtiments ainsi que les infrastructures industrielles et de transport. Une cartographie caractérisant les zones à risque dans les villages nordiques aide à mieux planifier leur développement. Les changements climatiques affecteront davantage les populations autochtones, notamment en raison des difficultés grandissantes d’accès au territoire (dégel du pergélisol et modification des chemins hivernaux) et à leur nourriture traditionnelle.
Les changements climatiques vont aussi avoir des répercussions sur l’écosystème forestier puisque des changements dans les températures, les précipitations et les concentrations en dioxyde de carbone (CO2) influencent directement la croissance des arbres et la composition spécifique de la forêt boréale. Ces impacts vont s’ajouter aux modifications dans le régime des incendies et aux épidémies d’insectes et de maladies anticipées avec les changements climatiques, qui ont donc le potentiel d’influencer la gravité, la fréquence et l’étendue de ces perturbations sur les activités forestières.
Compte tenu des effets attendus des changements climatiques sur les précipitations et les crues, et en raison du développement urbain dans des zones sensibles aux glissements de terrain et aux inondations, les pertes et les dommages consécutifs à des glissements de terrain et aux inondations sont susceptibles de s’accroître. L’état et la durée de vie du cadre bâti en seront aussi affectés. Par ailleurs, la minéralisation des sols induite par l’urbanisation a pour conséquence d’amplifier les effets des changements climatiques (îlot de chaleur, inondation, etc.).
Très peu d’informations existent actuellement au sujet des impacts des changements climatiques et de leurs conséquences pour les PME touristiques du Québec, en dépit des effets en cascade qu’on peut anticiper sur cette industrie. Selon les projections pour 2020, les régions de l’Estrie et des Laurentides profiteront de gains économiques estivaux tandis que l’on anticipe des pertes pour les activités hivernales. Toutefois, en l’absence de mesures d’adaptation, les gains estivaux risqueraient de ne pas être suffisants pour compenser les pertes hivernales dans ces deux régions.
+ Conséquences sur la santé humaine
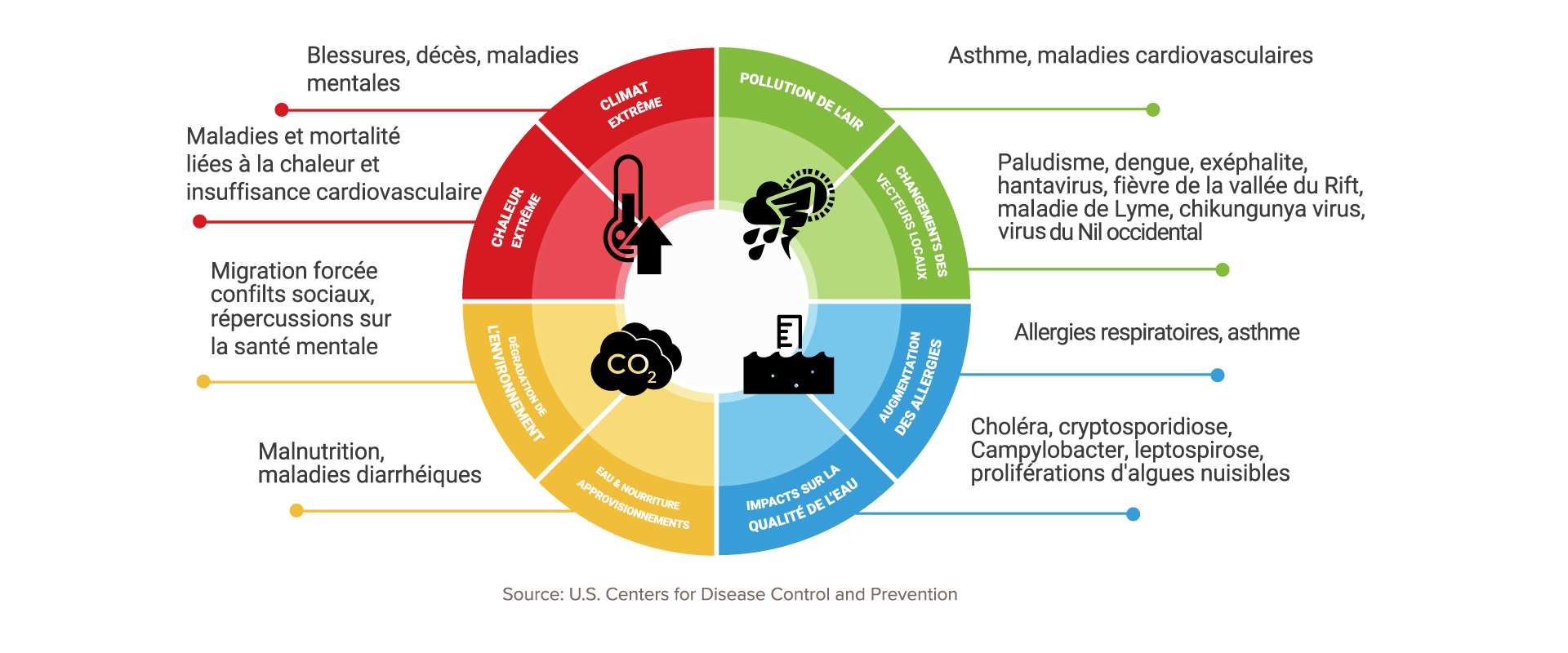
Le climat est un déterminant de la santé à plusieurs égards. Il peut agir sur l’état de santé des individus de façon directe (par exemple en cas de chaleur accablante ou de froid intense), indirecte (par la modification des écosystèmes qui entraînent à leur tour l’émergence de nouvelles maladies) ou encore influencer d’autres déterminants dont les déterminants sociaux de santé (perte de revenus lors d’un événement extrême par exemple). Ces effets sur la santé se traduisent par une augmentation des traumatismes et des décès liés aux événements climatiques extrêmes (chaleur accablante, vague de froid, verglas, inondations), par des maladies infectieuses (zoonoses, maladies vectorielles, contamination de l’eau et des aliments), des maladies cardiaques et respiratoires liées à la qualité de l’air extérieur, des allergies (comme l’herbe à poux ou ambroisie) et de la malnutrition. Les conséquences psychosociales des changements climatiques seraient aussi importantes, bien qu’elles soient moins bien documentées (Source : Santé et changements climatiques, Santé Canada).
Certaines populations sont plus vulnérables aux effets directs, indirects ou sociaux des changements climatiques (Source : Santé et changements climatiques – Santé Canada). Cette vulnérabilité est une notion construite autour de trois variables : l’exposition aux dangers climatiques, la sensibilité aux effets du climat et la capacité d’adaptation des personnes, des populations et des collectivités. Des facteurs socio-économiques, démographiques et de santé sont à considérer pour identifier les populations les plus vulnérables : personne à faible revenu, individu ayant un réseau social déficient, personne exclue, personne âgée ou en perte d’autonomie, patient avec un état de santé précaire, personne asthmatique, les enfants, etc. Pour faire face aux défis de santé publique liés aux changements climatiques, la recherche et l’intervention devront être axées sur ces trois paramètres : connaître et bien circonscrire les dangers à venir, identifier les groupes à risque et connaître leur capacité d’adaptation.
En 2015, les maladies cardiovasculaires font partie des 10 principales causes de mortalité dans le monde. En outre, la mortalité prématurée par maladies cardiovasculaires (MCV) y est en augmentation. À l’inverse des pays à faible revenu, la mortalité prématurée par MCV diminue dans les pays à revenu élevé. Or, la sensibilité au climat apparaît évidente pour les MCV, un thème qui a d’ailleurs été priorisé pour la recherche dans un rapport américain publié par le National Institute of Environmental Health Sciences. Plusieurs publications sur la relation entre la météorologie ou le climat et la mortalité ou la morbidité cardiovasculaire tiennent compte des concentrations de certains polluants atmosphériques, comme l’ozone troposphérique et les particules fines (PM10) ou ultrafines (PM2.5), soit les deux principales composantes du smog. Le fait est que la formation d’ozone (en présence de lumière et de chaleur) et les émissions d’autres polluants ou leur circulation dans l’atmosphère (ex: par le vent) sont intimement liées à la météorologie et au climat, d’une part, et que ces polluants agissent sur le système cardiovasculaire, d’autre part.
Les publications scientifiques démontrent clairement que la température est associée à la mortalité par MCV, tout particulièrement lors de températures extrêmement chaudes ou froides, malgré les différentes définitions pour la mesurer, comme la température moyenne ou les écarts de températures. En fait, les MCV constituent soit un facteur de vulnérabilité important dans un contexte de réchauffement et grande variabilité climatiques, soit une nouvelle condition pouvant être contractée sur une période aussi courte qu’une vague de chaleur ou une période de très grand froid.
Comme le mentionnent plusieurs études, les vagues de chaleur amènent leur lot de mortalité et de morbidité (hospitalisations, etc.), y compris pour cause d’insuffisance rénale aiguë et d’autres maladies rénales.
(Source : Changements climatiques et santé : prévenir, soigner et s’adapter – Presses de l’université de Laval)
Mortalité et morbidité respiratoires dues au froid – Plusieurs études suggèrent, au-delà de l’exposition aux polluants de l’air intérieur et du tabagisme, que la capacité de thermorégulation est rudement mise à l’épreuve lorsqu’il fait très froid. Des mécanismes biologiques expliquant plus spécifiquement l’effet du froid sur le système respiratoire peuvent aussi être émis. Diverses hypothèses ont toutefois été émises à ce sujet comme la propagation plus rapide de maladies infectieuses, la réduction des mécanismes de réponse des voies respiratoires supérieures, une moindre résistance du système immunitaire aux infections respiratoires, l’accroissement de la concentration de fibrinogène liée aux infections respiratoires et l’exacerbation de maladies respiratoires chroniques.
Mortalité et morbidité respiratoires et vagues de chaleur – La hausse de mortalité et de morbidité (consultations aux urgences, hospitalisations, etc.) pour cause de maladies respiratoires liées à la chaleur a été démontrée dans de nombreuses études. À titre d’exemple, les événements de chaleur extrême peuvent induire de l’hyperventilation chez les personnes atteintes de la maladie pulmonaire obstructive chronique (MPOC), provoquant ainsi une dyspnée ou de l’essoufflement, en particulier chez les patients âgés, qui seraient alors incapables de dissiper adéquatement l’excès de chaleur, ce qui pourrait mener au développement d’une résistance vasculaire pulmonaire. De même, les fortes chaleurs agissent sur la fonction respiratoire des très jeunes enfants, possiblement parce que leurs voies respiratoires sont petites et que leur système respiratoire est encore en développement. Cela dit, le réchauffement climatique signifie aussi une augmentation des gaz à effet de serre, et les liens entre certains de ces polluants et les problèmes respiratoires sont bien établis.
Mortalité et morbidité respiratoires et polluants atmosphériques – La santé respiratoire de la population, à court et à long terme, est inversement proportionnelle au niveau de la pollution atmosphérique en ce qui concerne l’ozone (O3) notamment. Sur la base d’une étude menée par l’OMS en 2016, on estime que l’ozone (O3) est associé à quelque 700 000 décès respiratoires par année et 6,3 millions d’années de vie perdues à travers le monde. Il est rapporté que plus de 2,3 milliards de personnes ont été exposées à des niveaux supérieurs à ceux qui sont recommandés par l’OMS. Les feux de forêt et de brousse sont un cas particulier d’émissions ponctuelles de grandes quantités de particules. Même s’il reste beaucoup d’incertitude scientifique quant à l’évolution future de ce type d’événements extrêmes, la tendance au réchauffement et à l’assèchement fait en sorte qu’ils constituent un risque climatique élevé dans certaines régions du monde, notamment en Amérique du Nord. Finalement, la santé respiratoire des résidents des grands centres urbains est particulièrement à risque des effets du climat et de la pollution de l’air. En particulier si ces résidents présentent certaines conditions médicales, comme l’asthme et la maladie pulmonaire obstructive chronique. Sur le plan biologique, les polluants atmosphériques agissent de façon variable sur les voies respiratoires, en fonction de leurs caractéristiques physiques et chimiques, alors que le poumon répond à leur agression par réaction des voies respiratoires, altération des mécanismes de défense, fibrose, œdème et prolifération tumorale.
Pour l’ensemble des régions québécoises où ont été mesurées les concentrations de contaminants atmosphériques en 2002 lors d’une étude qui a concerné globalement la moitié de la population québécoise, l’exposition aux particules fines, à l’ozone (O3) et aux oxydes d’azote (NOx) a été associée, de façon conservatrice, à 1 974 décès prématurés, 414 visites à l’urgence pour des problèmes respiratoires, 38 visites à l’urgence pour des problèmes cardiaques, et à 246 705 journées avec symptômes d’asthme.
Morbidité respiratoire et allergènes – L’allergie est le résultat d’une réaction excessive du système immunitaire à une substance normalement inoffensive nommée allergène. Parmi les nombreux allergènes, les aéroportés, comme les pollens, sont responsables de la plus grande proportion de tous les types d’allergies et occasionnent principalement la rhinite allergique saisonnière, plus communément appelée rhume des foins. La rhinite allergique saisonnière est très fréquente dans les régions où l’herbe à poux est envahissante, comme c’est le cas dans de nombreuses régions du Québec. L’allergie pollinique résulte d’interactions complexes avec l’environnement, en particulier le climat et la pollution. Comme le résume le GIEC, les conditions plus chaudes sont favorables à la production et à la libération d’allergènes dans l’air, ce qui a donc des conséquences sur l’asthme et d’autres maladies respiratoires, comme la rhinite allergique, ainsi que des effets sur la conjonctivite et la dermatite. De plus, la libération accrue des allergènes peut être amplifiée par des niveaux de dioxyde de carbone (CO2) plus élevés, car celui-ci stimule la croissance des plantes.
Mortalité et morbidité respiratoires et moisissures – Selon le GIEC, la fréquence, l’intensité ou le nombre des épisodes de précipitations abondantes augmenteront probablement dans les prochaines années, dans plusieurs régions du monde. De même, l’incidence ou l’amplitude d’une très haute élévation du niveau des mers sera accrue. Cela laisse présager qu’il y aura plus d’inondations dans les régions côtières. Or, les inondations et les infiltrations d’eau dans les immeubles lors de fortes pluies et de grands vents peuvent causer des dommages aux structures et ainsi favoriser la croissance de moisissures. Les moisissures sont des champignons microscopiques présents dans la nature et transportés dans les maisons par les courants d’air, les humains ou les animaux domestiques. Une fois à l’intérieur, les moisissures peuvent se développer si elles sont en présence d’eau ou d’humidité, en quantité suffisante, et de matières nutritives, comme le bois, le carton ou le placoplâtre. Une trentaine de genres de moisissures sont couramment rencontrés en milieu intérieur contaminé, les plus fréquents étant Cladosporium, Aspergillus, Penicillium et Alternaria. Les personnes souffrant d’allergies, d’asthme et de maladies respiratoires chroniques, comme les personnes hypersensibles ou dont le système immunitaire est affaibli, constituent donc des groupes vulnérables aux moisissures.
(Source : Changements climatiques et santé : prévenir, soigner et s’adapter – Presses de l’université de Laval)
Changements climatiques et appauvrissement de la couche d’ozone
Les rayons ultraviolets (UV) font partie de la lumière naturelle émise par le soleil. La couche d’ozone nous protège de ces rayons dangereux pour notre santé. L’épaisseur de la couche d’ozone, qui absorbe les rayons UV, fluctue constamment selon un processus chimique naturel et le transport saisonnier de l’ozone dans la stratosphère. Cependant, des polluants atmosphériques industriels, dont ceux regroupés sous l’appellation générique d’hydrocarbures halogénés, ont accéléré la dégradation des molécules d’ozone stratosphérique, en limitant ainsi son pouvoir filtrant. L’appauvrissement de la couche d’ozone nous expose donc davantage aux rayons UV et à leurs effets néfastes sur notre santé.
Effets néfastes des UV sur les yeux – Les effets aigus des UV solaires sur les yeux sont la photokératite et la photoconjonctivite, des réactions inflammatoires comparables à un coup de soleil sur le globe oculaire et les paupières.
Effets néfastes des UV sur la peau – Le coup de soleil (érythème) est l’effet aigu le mieux connu de l’exposition excessive aux UV. Les coups de soleil sont le principal facteur de risque relié au développement ultérieur d’un cancer de la peau. Quelque 90 % des cancers de la peau sont causés par une exposition répétée aux rayons UV. On estime à plus de 80 000 le nombre de nouveaux cas de cancers de la peau chaque année au Canada, soit le tiers de tous les nouveaux cas de cancer : il s’agit de la forme de cancer la plus fréquente. Au Québec, environ 400 cas de mélanomes (la forme la plus grave, qui peut être mortelle) sont diagnostiqués annuellement.
Effets néfastes des UV sur le système immunitaire – Sur le plan des effets immunitaires aigus, on relève des phénomènes comme la suppression de l’immunité par médiation cellulaire, l’augmentation de la sensibilité à l’infection, la baisse de l’efficacité de la vaccination prophylactique et l’activation de l’infection virale latente par l’herpès labial ; sur le plan chronique, l’activation de l’infection virale latente du papillomavirus. La relation causale entre l’exposition aux UV et ces effets immuns reste toutefois à être établie sauf en ce qui concerne l’activation de l’infection virale latente par l’herpès labial.
Les réponses au rayonnement solaire d’UV font partie intégrante de la façon dont fonctionnent les organismes (incluant les humains), mais dans un climat changeant certaines de ces réponses seront probablement modifiées, ce qui entraînera des avantages pour certains organismes et écosystèmes et des effets délétères pour les autres.
(Source : Changements climatiques et santé : prévenir, soigner et s’adapter – Presses de l’université de Laval)
L’émergence et l’éclosion des maladies liées à l’eau peuvent être influencées par les changements climatiques. Les maladies liées à l’eau sont définies comme étant « celles contractées par ingestion, par contact direct (bactéries, virus, parasites), ou encore les maladies pour lesquelles l’eau est le milieu de vie d’hôtes de larves ou de parasites.
Maladies liées à l’eau d’origine infectieuse – L’effet des changements climatiques sur les agents pathogènes (virus, bactéries, parasites, champignons) peut être direct, en influençant leur survie, leur reproduction et leur cycle de vie, ou indirect, en agissant sur la compétition entre agents pathogènes, leur habitat ou leur environnement. Le développement et la survie d’un agent pathogène dépendent d’une certaine plage de températures. Le décalage de cette plage vers des températures minimale et maximale plus élevées peut donc être bénéfique à certains de ces agents, mais nuisible à d’autres. Ensuite, la multiplication d’un agent pathogène peut être limitée par des agents concurrents, si le premier est moins bien adapté à des températures plus chaudes que les seconds. Finalement, les conditions associées à une sécheresse (faible pluviométrie, faible niveau des cours d’eau, etc.) peuvent, en soi, provoquer la concentration d’agents pathogènes d’origine hydrique dans les effluents. Par exemple, certains parasites, comme le Giardia et le Cryptosporidium, produisent des kystes dans les sources d’eau souterraine et où l’eau est stockée, ces kystes peuvent ultérieurement contaminer les sources et les stocks d’eau lors de précipitations.
Maladies liées à l’eau d’origine physicochimique – Les variations de température, l’humidité et le cycle hydrologique auront une incidence sur l’exposition aux produits chimiques utilisés dans la production alimentaire ou la lutte antiparasitaire. Ainsi, les changements climatiques vont accroître le risque de maladies liées aux polluants chimiques. Bien que plusieurs des pesticides actuels ne soient pas aussi persistants ou bioaccumulables que ceux qui étaient utilisés dans le passé, leur solubilité dans l’eau augmente le risque de la contaminer, en particulier après des précipitations diluviennes. Les régions polaires sont aussi très concernées par les polluants organiques persistants, mais aussi par d’autres contaminants, dont les sources de radionucléides et les métaux lourds. Le fait est que la variabilité de la température ambiante et des gradients de température affecte directement la volatilisation, la remobilisation et les voies de transport des contaminants dans l’atmosphère, l’océan, les courants, la glace de mer et des rivières. Enfin, un climat plus chaud et des précipitations plus abondantes ont aussi pour conséquence la prolifération d’algues nuisibles, dont les toxines peuvent avoir de graves conséquences sur la santé humaine et la santé animale.
(Source : Changements climatiques et santé : prévenir, soigner et s’adapter – Presses de l’université de Laval)
À travers le monde, il y a de 2 800 à 3 000 espèces de moustiques, dont plus de 400 espèces d’anophèles. Les tiques comprennent aussi de nombreuses espèces. Tous ces moustiques et tiques ne sont pas porteurs de pathogènes pour l’homme. Par exemple, on retrouve une centaine d’espèces de tiques en Amérique du Nord, mais une douzaine seulement affectent l’humain ou les animaux. Enfin, les maladies vectorielles peuvent être strictement humaines, mais plusieurs sont des zoonoses, c’est-à-dire des maladies transmissibles de l’animal à l’homme et inversement. Comme nous l’avons mentionné, le développement et la survie d’un agent pathogène dépendent d’une certaine plage de températures. De plus, le réchauffement de la température peut agir sur la reproduction et la période d’incubation extrinsèque des agents pathogènes. Si la durée du cycle extrinsèque est courte, la piqûre du vecteur infecté devient infectante dès les premiers repas sanguins.
Par ailleurs, les changements climatiques peuvent provoquer des modifications dans la plage, la période et l’intensité des maladies infectieuses en agissant sur les vecteurs et les hôtes. Enfin, les changements climatiques peuvent affecter la transmission des maladies vectorielles en altérant les modes de contacts entre humains et pathogènes, humains et vecteurs, ou humains et hôtes. Sans compter que la variation climatique influe sur la définition des comportements et des activités chez les humains et les hôtes, comme l’occupation saisonnière, la migration, les styles de vie et le niveau d’activité physique.
La dengue – Parfois appelée la « fièvre brise-os », la dengue a progressé de manière spectaculaire dans le monde entier au cours des dernières décennies. D’après le GIEC, les principaux vecteurs de la dengue, Aedes aegypti et Aedes albopictus, sont sensibles au climat aux échelles spatiale et temporelle. Températures élevées, forte humidité et précipitations sont positivement associées à l’incidence de cette maladie.
Le paludisme – Le paludisme est dû à un parasite, le Plasmodium, transmis par les moustiques du genre Anophele. Ces parasites se multiplient dans le foie, puis s’attaquent aux globules rouges. Même si, depuis l’an 2000, le nombre de pays et de territoires où la transmission du paludisme est active a diminué, tout comme le nombre de cas et le nombre de décès, la modification de la plage de températures dans un contexte de changements climatiques pourrait créer des conditions environnementales optimales pour faire évoluer les schémas de transmission du paludisme dans des régions où cette maladie n’est pas encore endémique. Par ailleurs, le réchauffement de la température pourrait accélérer la période d’incubation extrinsèque du Plasmodium falciparum. Rappelons que, si la durée du cycle extrinsèque est courte, la piqûre du vecteur infecté devient infectante dès les premiers repas sanguins, facilitant ainsi la propagation du parasite. Or, le Plasmodium falciparum est responsable de la plupart des cas mortels de paludisme dans le monde.
La maladie de Lyme – Causée par la bactérie Borrelia burgdorferi et se transmet par la piqûre de tiques infectées du genre Ixodes. Les tiques sont des acariens prenant leur repas sanguin sur des animaux, l’humain est un hôte accidentel. De nombreuses espèces de mammifères peuvent être infectées ; certaines d’entre elles sont même d’importants réservoirs, c’est-à-dire qu’elles sont capables d’assurer la transmission de la bactérie à une tique non infectée. Selon les régions, il s’agit principalement de rongeurs, de certaines espèces d’oiseaux ou de reptiles. Les changements climatiques pourraient entraîner la propagation de la maladie de Lyme. Notamment, une température plus chaude et le déplacement de populations d’animaux infestés de tiques porteuses d’agents pathogènes provoqueraient une prolifération de cette maladie dans des régions qui en étaient antérieurement protégées par leur climat.
(Source : Changements climatiques et santé : prévenir, soigner et s’adapter – Presses de l’université de Laval)
Comme le mentionne un récent rapport américain, le changement climatique, mais également certaines tentatives visant à l’atténuer et s’y adapter peuvent, dans certains cas, augmenter le nombre de maladies et de troubles neurologiques chez les humains. Cependant, le lien entre les expositions environnementales (biotoxines, pesticides, etc.), l’apparition et la gravité des maladies et des troubles neurologiques et le changement climatique demeure encore méconnu. Des publications scientifiques ont relevé un risque accru de conséquences sanitaires néfastes à cause de la chaleur chez les personnes déjà atteintes de maladies et de troubles neurologiques et demeurent d’intérêt. Ces problèmes de santé affectent des centaines de millions de personnes dans le monde.
Parmi les principaux diagnostics neurologiques, on relève particulièrement la démence, la sclérose en plaques et l’épilepsie.
La démence – La démence est un syndrome dans lequel on observe une dégradation anormale de la fonction cognitive (capacité d’effectuer des opérations de pensée). Dans un contexte de changements climatiques, les canicules peuvent aggraver l’état de santé des personnes affectées par ces pathologies chroniques débilitantes, puis précipiter leur décès. Elles agissent aussi sur la demande de services de santé. En Australie, par exemple, la hausse de consultations aux urgences pour cause principale de troubles de santé mentale et de comportements a été estimée à 7 % durant les vagues de chaleur de 1998 à 2006 (par rapport aux périodes équivalentes sans vagues de chaleur). La connaissance des conditions environnementales nocives et la capacité d’entreprendre les comportements préventifs adéquats (boire de l’eau, etc.) font défaut chez les personnes atteintes de démence.
La sclérose en plaques – La sclérose en plaques est une maladie auto-immune qui affecte le système nerveux central, pour des raisons encore mal connues. L’intolérance à la chaleur est un problème important, connu depuis longtemps, pour les personnes atteintes de sclérose en plaques. Les températures élevées sont même considérées comme étant l’un des trois principaux facteurs affectant négativement leurs symptômes neurologiques.
L’épilepsie – L’épilepsie n’est pas une maladie à proprement parler, mais un trouble neurologique. On connaît peu de choses sur la relation entre l’épilepsie et les changements climatiques, si ce n’est que les personnes ayant une histoire d’épilepsie seraient plus à risque d’être hospitalisées lors d’une canicule. On sait aussi que certains médicaments utilisés pour traiter l’épilepsie, ou antiépileptiques, pourraient engendrer des effets indésirables délétères dans un contexte de températures élevées.
Santé mentale – De façon générale, tous les événements météorologiques extrêmes potentialisés dans un contexte de changements climatiques peuvent entraîner des situations stressantes ayant une incidence négative chez les personnes atteintes de problèmes de santé mentale et dans les communautés qui les subissent. Chez toutes les personnes, on peut voir que le stress post-traumatique constitue le trouble de santé mentale le plus fréquent chez, entre autres, les sinistrés. Cela peut conduire à divers problèmes de santé, dont l’anxiété et la détresse psychologique et émotionnelle.
(Source : Changements climatiques et santé : prévenir, soigner et s’adapter – Presses de l’université de Laval)
Santé maternelle – Une recension de la littérature mentionne plusieurs recherches qui suggèrent que les changements climatiques vulnérabilisent grandement les femmes, les fœtus et les nouveau-nés de diverses manières. On parle notamment d’approvisionnement en eau (diarrhée, eau et aliments contaminés…), de stress in utero et en période postnatale. À Montréal, au Québec, une étude a trouvé une forte association entre la température extérieure élevée et la probabilité de mort subite du nourrisson le jour précédant le décès ou le jour même du décès, tout spécialement après les deux premiers mois de vie.
(Source : Changements climatiques et santé : prévenir, soigner et s’adapter – Presses de l’université de Laval)
Stress hydrique – Actuellement, plus de 1 milliard de personnes n’ont pas un accès suffisant à l’eau douce, qui ne représente que 3,5 % de l’eau sur Terre. La disponibilité et la qualité de l’eau douce constituent donc un enjeu de taille du réchauffement climatique, car il accélère la fonte des calottes glaciaires, des glaciers et des neiges permanentes, qui constituent une source d’eau pour de nombreuses populations, élève le niveau de la mer, ce qui contaminera l’eau souterraine avec de l’eau salée en régions côtières, et augmente les périodes de sécheresse prolongées, qui exacerbent les problèmes d’approvisionnement en eau (pour ne nommer que ces raisons). Cet enjeu des changements climatiques est d’autant plus préoccupant s’il est couplé à la dégradation de la qualité de cette ressource, à la surconsommation de l’eau ainsi qu’à l’accroissement rapide de la population mondiale. Sur cette base, en 2050, on prévoit donc que plus de 40 % de la population mondiale – soit 2,3 milliards de personnes de plus qu’aujourd’hui – sera appelée à vivre dans des bassins hydrographiques soumis à un stress hydrique élevé.
Stress alimentaire – À l’échelle mondiale, 795 millions de personnes souffrent de sous-alimentation, bien qu’il y ait eu des progrès dans les dix dernières années (soit 167 millions de moins) et par rapport à 1990-1992 (216 millions de moins). Ainsi, une personne sur neuf est sous-alimentée dans le monde. La majorité d’entre elles vivent dans les régions en développement. Il existe toutefois de grands écarts entre ces régions. Alors que certaines régions ont enregistré des progrès rapides en matière de réduction de la faim, d’autres évoluent lentement, voire trop lentement pour atteindre les cibles fixées à ce sujet. D’autres encore s’en éloignent et accusent même une plus forte prévalence de sous-alimentation aujourd’hui qu’en 1990-1992 (ex: Afrique centrale). Cette situation affecte particulièrement les enfants de moins de 5 ans. En effet, un enfant sur quatre éprouve des retards de croissance dans le monde, et jusqu’à un sur trois dans les pays en développement.
Or, selon le GIEC, tous les aspects de la sécurité alimentaire seront potentiellement affectés par les changements climatiques (accessibilité, utilisation et stabilité des prix, etc.). On postule même qu’ils réduiront les avancées des dernières décennies dans les pays en développement. Ainsi, d’ici 2050, il est attendu que 138,5 millions d’enfants de moins de 5 ans souffriront de sous-alimentation, plutôt que les 113,3 millions prévus sans changements climatiques, ce qui nous rapproche malheureusement des niveaux antérieurs, puisqu’on estimait que 147,9 millions d’enfants étaient sous-alimentés en 2000.
(Source : Changements climatiques et santé : prévenir, soigner et s’adapter – Presses de l’université de Laval)
+ EMPREINTE DU RÉSEAU DE LA SANTÉ

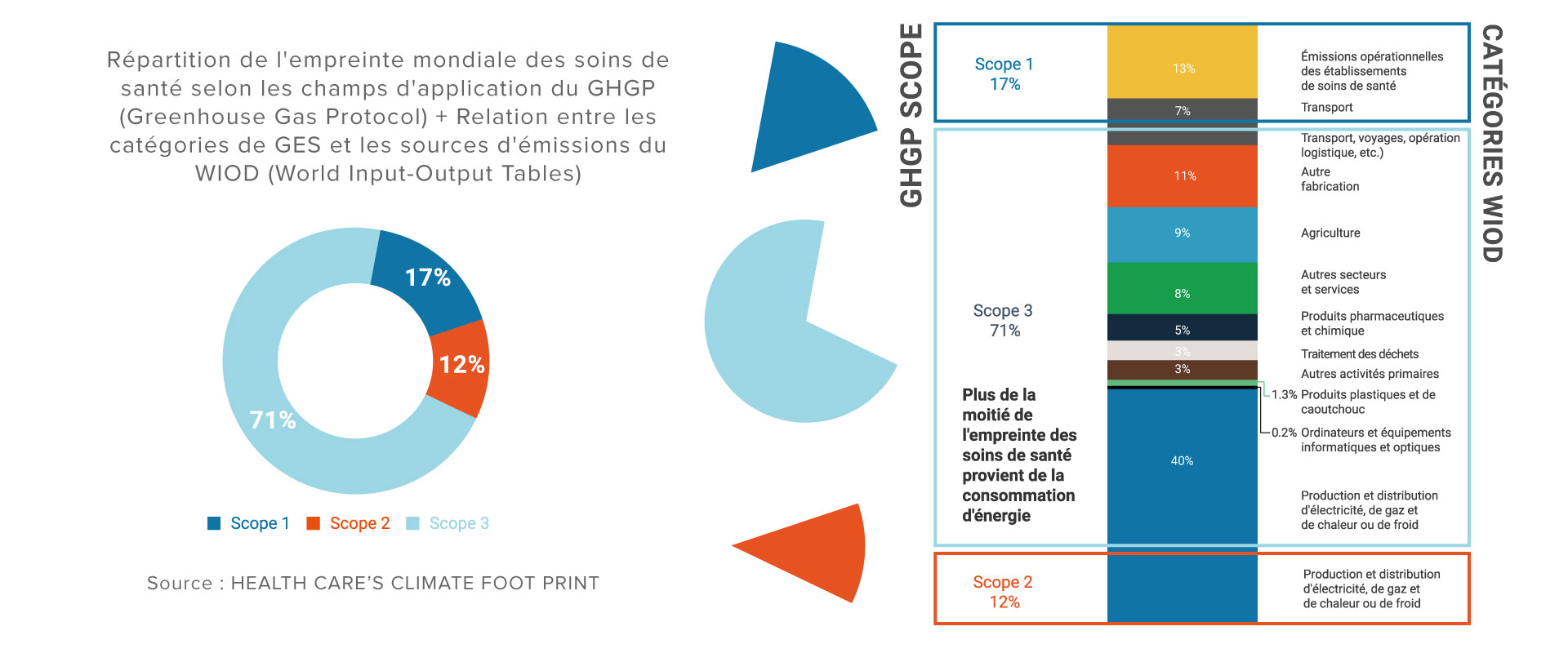
Selon la Banque Mondiale, les structures de santé sont à l’origine de 5 % des gaz à effet de serre (GES) émis dans le monde. Elles sont en effet très énergivores et génératrices de déchets. Aux États-Unis, le secteur de la santé a émis 655 millions de tonnes de gaz carbonique en 2011. Cela correspond à environ 10% de la quantité totale de dioxyde de carbone (CO2) générée aux États-Unis la même année. Selon une étude parue récemment dans The Lancet, le système de soin anglais émet 3% de la quantité de dioxyde de carbone (CO2) nationale. En Australie, les hôpitaux publics et privés sont les plus gros émetteurs de dioxyde de carbone (CO2), suivis par l’industrie pharmaceutique et le secteur de la construction de bâtiments à destination des professionnels de santé. Au total, ce système de soins émet 7 % de la totalité des gaz à effet de serre produits par l’Australie (Source : Climate-Smart Heatlhcare – World Bank Group).
Le bloc opératoire, un service très énergivore et polluant
Les blocs opératoires utilisent 3 à 6 fois plus d’énergie que le reste de l’hôpital, principalement à cause du chauffage, de la ventilation et/ou de la climatisation. Quelques pistes d’économies d’énergie : réduire la ventilation, le chauffage et/ou la climatisation la nuit et le week-end, en laissant uniquement quelques salles pour les urgences.
Les gaz anesthésiques, responsables d’une grande partie des émissions de GES des hôpitaux
Les gaz anesthésiques et la consommation d’énergie sont la principale source d’émission de gaz à effet de serre (selon une étude publiée dans The Lancet). Chaque chirurgie émettrait en moyenne entre 150 et 230 kg de dioxyde de carbone (CO2), contre 120 kg de dioxyde de carbone (CO2) pour traverser la moitié de la France en voiture. Le patient ne métabolise en effet qu’une toute petite partie des gaz anesthésiques alors qu’on estime qu’environ 95% des gaz utilisés s’échappent en l’état puis sont évacués via des prises Sega (système d’évacuation des gaz anesthésiques). Parmi les gaz anesthésiques étudiés – isoflurane, sevoflurane et desflurane -, le desflurane apparait comme le plus polluant. Un fait dommageable, quand on sait qu’il est tout à fait possible de s’en passer pour la plupart des patients, sauf contre-indication médicale spécifique. Une étude a été menée sur trois hôpitaux : le Vancouver General Hospital (VGH) au Canada, l’University of Minnesota Medical Center (UMMC) aux Etats-Unis et le John Radcliffe Hospital (JRH) au Royaume-Uni. Sur les deux sites nord-américains, le poids des gaz anesthésiques est lié principalement à l’emploi de desflurane (Suprane*, Baxter), qui a un potentiel de réchauffement global (PRG) élevé, 5 à 18 fois supérieur à d’autres anesthésiques, comme l’isoflurane et le sévoflurane (Source : The impact of surgery on global climate : a carbon footprinting study of operation theatres in three health systems – The Lancet).
Le PRG est l’unité de mesure permettant d’évaluer le réchauffement potentiel d’un gaz à effet de serre en fonction de sa durée de vie dans l’atmosphère et de sa capacité à absorber les rayons infrarouges. Par convention, le PRG du CO2 est de 1 ; le méthane a un PRG de 25, le Sévoflurane a un PRG de 216, l’Isoflurane a un PRG de 491 et le Desflurane a un PRG de 1790 (Source : Changements climatique 2007, rapport synthèse – GIEC).
Principales contributions des services de santé au changement climatique (10% des émissions de GES aux États-Unis): énergie utilisée pour le chauffage, la climatisation, l’éclairage et l’eau; rejets de gaz anesthésiques; production de viande et transport de nourriture; approvisionnement et matériel; parc automobile; transport, traitement des déchets et gaz d’enfouissement; déplacement des employés…

+ Résilience & adaptation
L’Organisation mondiale de la Santé a appelé le secteur de la santé à se préparer aux impacts des changements climatiques en augmentant leur résilience. Les établissements de santé canadiens peuvent augmenter leur résilience en intégrant continuellement les changements climatiques dans leurs évaluations des risques, en tenant compte des changements climatiques lorsqu’ils élaborent des plans et des activités et en s’engageant avec leur communauté élargie dans des discussions et des initiatives en lien avec le climat. Un établissement de santé résilient est également un établissement qui s’engage dans des pratiques durables telles que la conservation de l’eau et de l’énergie, la promotion du transport actif et l’approvisionnement alimentaire local. En s’investissant dans des activités résilientes dans ces différents domaines, les établissements de santé peuvent réduire leurs coûts d’opération tout en augmentant la résilience de leur communauté. Les preuves émergentes et l’expérience dans ce domaine suggèrent que pour être pleinement efficace, il faut une approche de santé publique large, incluant non seulement les fonctions préventives et curatives qui sont sous le contrôle direct du secteur de la santé, mais aussi un leadership approprié, des orientations et une règlementation en regard des secteurs et des fonctions déterminantes pour la santé, tels que l’eau et le nettoyage, ou encore la réduction des risques de catastrophe (Source : Cadre opérationnel pour renforcer la résilience des systèmes de santé face au changement climatique – OMS).
Au Canada, les établissements de santé sont vulnérables aux impacts des changements climatiques. Les risques liés au climat peuvent interrompre tant les services offerts par ces établissements que les livraisons qu’ils reçoivent. Des phénomènes météorologiques extrêmes (ex. des tempêtes, des inondations, des feux de forêt, des évènements de températures extrêmes) peuvent créer des situations d’urgence en endommageant les infrastructures, compromettant ainsi l’accès à des ressources critiques (ex. la nourriture et l’eau) et la sécurité des patients, des visiteurs et du personnel. Les changements climatiques augmentent également les risques de certaines maladies infectieuses (maladies à vecteur, hydriques et d’origine alimentaire, nouvelles et émergentes) et contribuent à détériorer la qualité de l’air. Les risques liés au climat peuvent affecter de façon significative les services offerts par les établissements de santé et de services sociaux en augmentant la demande de ces mêmes services (Source : Groupe de travail sur l’adaptation et la résilience climatique, rapport définitif – Gouvernement du Canada).
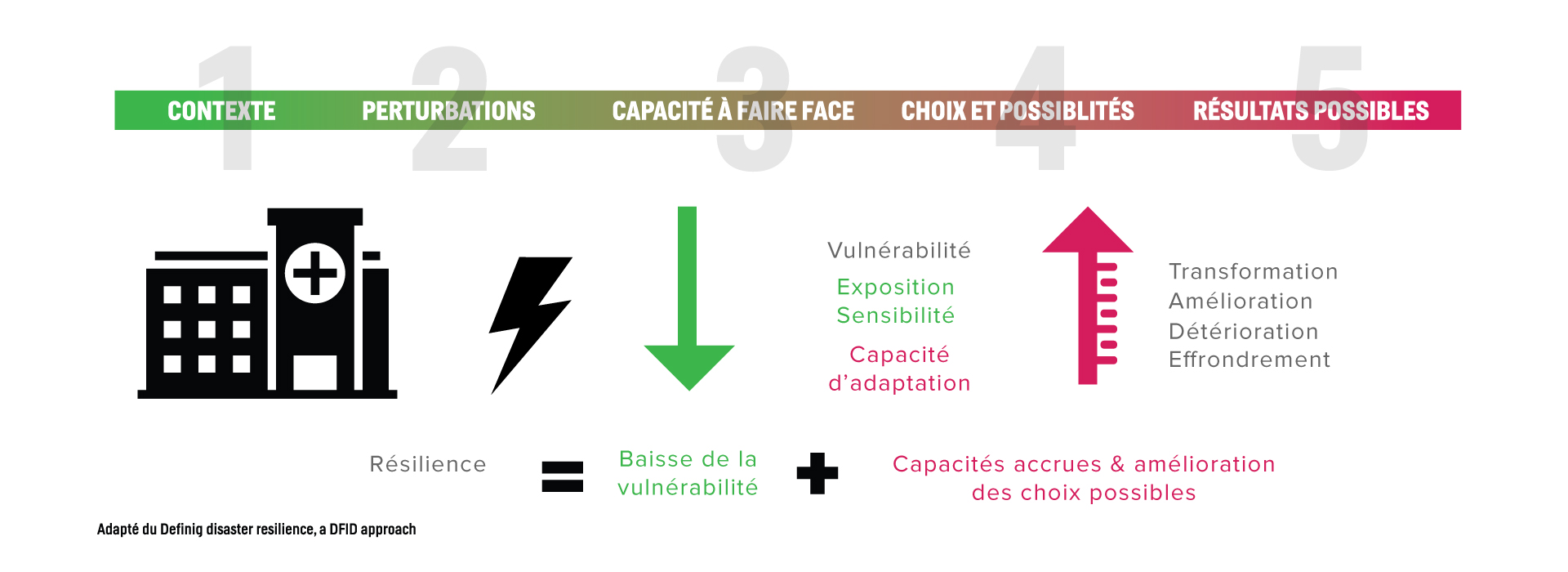
La résilience est la capacité d’un système social, par exemple, ici le réseau de la santé et des services sociaux, ou écologique d’absorber des perturbations tout en conservant sa structure de base et ses modes de fonctionnement, la capacité de s’organiser et la capacité de s’adapter au stress et aux changements. La définition de résilience introduit deux concepts apparentés qui sont importants pour l’adaptation : plages de tolérance et seuils. On entend par plage de tolérance la variation du climat qu’un système peut subir sans qu’il y ait d’effets significatifs. Un seuil est le stade auquel surviennent des impacts significatifs, c’est-à-dire lorsque les limites de la plage de tolérance sont outrepassées, ou auxquelles le système connaît un changement d’état, c’est- à-dire lorsque la résilience est dépassée (p. ex., les organismes de santé publique du Québec estiment qu’une température maximale d’au moins 33 °C avec une température minimale d’au moins 20 °C durant trois jours ou plus correspondent aux valeurs seuils d’une vague de chaleur dangereuse pour la grande région urbaine de Montréal) (Source : Vive avec les changements climatiques au Canada – Ressources naturelles Canada).
Les établissements de santé et de services sociaux peuvent augmenter leur résilience en augmentant leur connaissance des risques liés au climat, ce qui leur permettra de réaliser une planification éclairée dans un éventail de domaines (p. ex. la gestion des urgences). La gestion de risques inclut notamment les plans, actions ou politiques mises en œuvre pour réduire la probabilité et les conséquences des risques ou pour répondre aux conséquences. Divers processus d’évaluation et de gestion des risques existent; ils partagent les mêmes concepts, caractéristiques générales (communication, coordination et concertation, itérativité, adaptabilité) et étapes du processus.
Résilience et adaptation
Mitigation & Adaptation
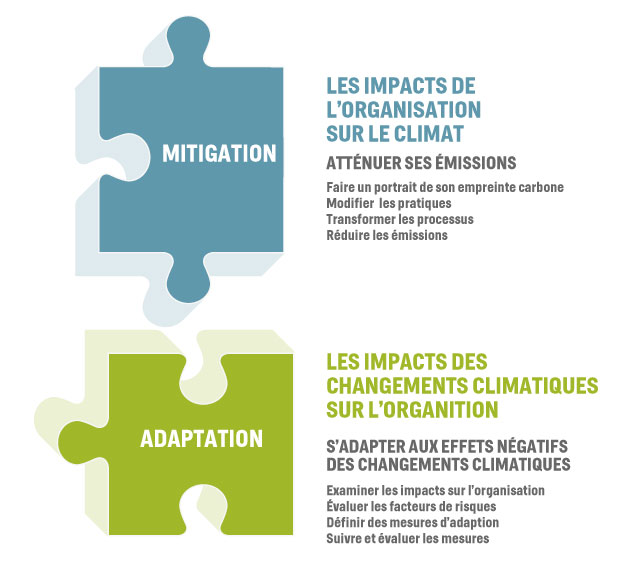
Il existe deux grandes catégories d’interventions face à la problématique des changements climatiques : la mitigation (ou atténuation) et l’adaptation. La combinaison des deux types d’interventions est nécessaire. Des stratégies d’adaptation doivent être envisagées puisqu’un réchauffement planétaire est désormais inévitable. Toutefois, la mitigation des changements climatiques reste essentielle car « l’adaptation permet de faire efficacement face aux effets antérieurs du changement climatique, cependant, à mesure que ce dernier s’intensifie, les possibilités d’appliquer avec succès les stratégies d’adaptation s’amenuisent, tandis que leurs coûts augmentent » (Source : Changements climatiques 2007, rapport synthèse – GIEC).
Il existe trois types d’adaptation :
1. Anticipative (ou proactive) – Mise en place avant même que les impacts ne se fassent sentir
2. Autonome (ou spontanée) – Réponse inconsciente à un changement effectif
3. Planifiée – Résultat d’une décision politique, basée sur un constat de changement présent ou à venir, auquel il convient de réagir pour corriger, stabiliser ou arriver à une situation souhaitée
(Source : Changements climatiques 2007, rapport synthèse – GIEC).
Résilience et adaptation
ÉLÉMENTS CONSTITUTIFS DU SYSTÈME DE SANTÉ
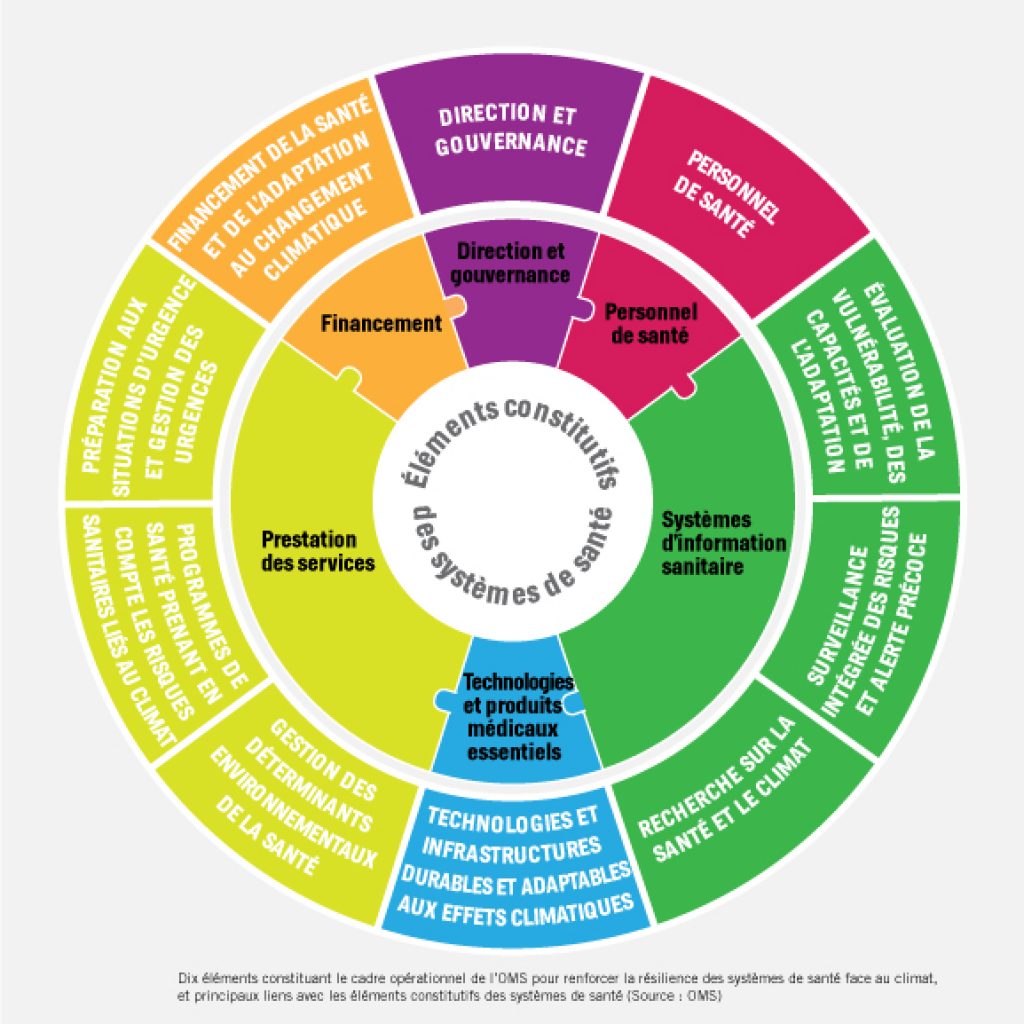
Les éléments du cadre opérationnel proposé par l’OMS doivent être utilisés pour intégrer les changements climatiques dans les programmes verticaux ou sectoriels, et pour guider la conception globale des plans nationaux d’adaptation (PNA). Chaque élément joue un rôle important dans le renforcement des capacités des systèmes à faire face aux changements climatiques. Compte tenu de l’approche systémique, les différents éléments sont étroitement liés entre eux, ce qui leur permet de se renforcer les uns les autres. Un plan d’adaptation au climat solide devra donc inclure un grand nombre de ces 10 éléments, si ce n’est la totalité.
Outre les principales fonctions consistant à garantir une bonne gouvernance, des politiques fondées sur des bases factuelles et une responsabilisation au sein du système de santé traditionnel, l’approche de résilience au climat requiert une direction et une planification stratégique pour faire face à la nature complexe et à long terme des risques liés aux changements climatiques. Elle nécessite en particulier une collaboration entre les diverses parties prenantes pour développer une vision commune ainsi qu’une planification intersectorielle coordonnée pour garantir des politiques cohérentes et favorables à la santé, en particulier dans les secteurs ayant une forte influence sur la santé, comme l’eau et l’assainissement, la nutrition, l’énergie et l’urbanisme.
(Source : Cadre opérationnel pour renforcer la résilience des systèmes de santé face au changement climatique – OMS).
Globalement, le fonctionnement du système de santé repose sur un personnel formé, à l’esprit d’initiative, en nombre suffisant, travaillant dans une structure organisationnelle qui permet au système de santé d’identifier, de prévenir et de gérer efficacement les risques sanitaires. Pour renforcer la résilience au climat, une formation professionnelle supplémentaire s’impose sur le lien entre changements climatiques et santé, tout comme un investissement dans les capacités à organiser le travail avec souplesse et efficacité pour faire face à d’autres affections touchées par les changements climatiques. Il faut également sensibiliser les principaux publics (incluant sans s’y limiter les responsables politiques en matière de santé, les hauts fonctionnaires et les médias) au lien existant entre le climat et la santé, et en particulier donner aux communautés touchées les moyens de relever les nouveaux défis en matière de santé.
(Source : Cadre opérationnel pour renforcer la résilience des systèmes de santé face au changement climatique – OMS).
Cet élément constitutif est axé principalement sur les systèmes d’information sanitaire, notamment la surveillance des maladies, ainsi que la recherche nécessaire pour continuer à progresser en matière de santé contre les menaces persistantes et émergentes. Dans le contexte des changements climatiques, les besoins spécifiques sont les suivants : i)informations sur la vulnérabilité aux risques climatiques, les capacités existantes et futures du système pour réagir et l’identification des adaptations ; ii) intégration des informations sur le climat dans la surveillance des maladies, permettant d’élaborer des systèmes d’alerte précoce et des interventions plus ciblées ; et iii) orientation et utilisation des travaux de recherche qui apparaissent rapidement sur la santé et les changements climatiques.
(Source : Cadre opérationnel pour renforcer la résilience des systèmes de santé face au changement climatique – OMS).
Pour développer les systèmes traditionnels de soins de santé afin de renforcer la résilience au climat, il convient de prêter attention aux points suivants : i) intégration des considérations de changement climatique, et notamment utilisation des informations météorologiques, dans les programmes existants de lutte contre les maladies sensibles au climat (par exemple maladies à transmission vectorielle) ; ii) meilleure gestion des déterminants environnementaux de la santé, comme l’eau et l’assainissement, la nutrition et la qualité de l’air, en tenant compte de l’effet modificateur des conditions socioéconomiques ; et iii) réduction des risques de catastrophe, préparation aux situations d’urgence et gestion des urgences, par rapport aux conséquences sanitaires des phénomènes météorologiques extrêmes, comme les vagues de chaleur, les inondations et les sécheresses.
(Source : Cadre opérationnel pour renforcer la résilience des systèmes de santé face au changement climatique – OMS).
Outre répondre à la forte demande actuelle en financement d’interventions curatives dans les systèmes de santé, il faut envisager une éventuelle augmentation des coûts des soins de santé dus aux maladies sensibles au climat, et élaborer de nouveaux modèles pour financer les approches intersectorielles préventives. Cela peut inclure la mise en œuvre de mécanismes de financement spécifiques aux changements climatiques.
(Source : Cadre opérationnel pour renforcer la résilience des systèmes de santé face au changement climatique – OMS).
Résilience et adaptation
QUELQUES EFFETS SUR LA PRESTATION DES SERVICES

Les événements climatiques peuvent avoir une incidence sur la prestation des services des soins de santé, et ce, de nombreuses façons. Des répercussions multiples peuvent souvent avoir lieu simultanément.
– Effets sur la santé chez les travailleurs de la santé (physique, émotionnelle et mentale)
– Dommages aux structures externes et internes des bâtiments et aux systèmes électriques et mécaniques (Systèmes de chauffage, de ventilation et de climatisation, etc.)
– Accès réduit aux services de soutien essentiels (Transport, l’électricité, l’alimentation en eau et les télécommunications, etc.)
– Accès réduit aux fournitures et aux services qui ne sont pas de nature médicale (Nourriture, maintenance des sites, services GMR, systèmes de gestion des données et les dossiers des patients, services de stérilisation,etc.)
– Accès réduit aux fournitures et aux produits de nature médicale, (Services transfusionnels, produits médicaux manufacturés, etc.)
– Accès réduit aux services de santé et aux services cliniques (Chirurgie, dialyse, etc.)
– Augmentation du nombre de visites à l’urgence et d’hospitalisations à la suite d’un événement climatique (Stress thermique, engelures, détresse respiratoire, exposition à des maladies sensibles aux effets du climat, traumatismes physiques et psychologiques, transfert de patients provenant d’un autre établissements dont les services ont été interrompus, etc.)
– Obligation d’exécuter le plan d’urgence d’un établissement
– Hausse des coûts pour différents services et pour une durée indéterminée
Résilience et adaptation
L’EFFONDREMENT FONCTIONNEL

L’effondrement fonctionnel survient quand les éléments permettant à un hôpital de fonctionner au quotidien sont hors d’usage à cause de la surcharge du système. Il s’agit notamment : des bâtiments tels que les laboratoires ou les salles d’opération, des services médicaux et auxiliaires, des procédures administratives (contrats, approvisionnement, entretien de routine, etc.). Quoique les mesures nécessaires pour pallier un effondrement fonctionnel (à l’instar de la planification d’urgence, d’une meilleure organisation et d’une formation adéquate du personnel) requièrent un investissement relativement modeste, elles représentent néanmoins un défi majeur. C’est l’effondrement fonctionnel et non pas les dégâts structurels qui constitue le facteur responsable du dysfonctionnement des hôpitaux en cas de catastrophe.
(Source : Des hôpitaux à l’abri des catastrophes – ONU)
Deux types d’effondrement :
1- Catastrophe surchargeant les systèmes
Administration – Processus administratifs (contrats, approvisionnement, routines de maintenance) ;
Bâtiments – Espaces architecturaux (laboratoires, salles d’opération, infrastructures endommagées) ;
Services médicaux et de soutien (Dossiers médicaux).
2- Hausse de la demande de services hospitaliers
Compromission de l’accès à des ressources critiques ;
Compromission de la sécurité des patients, des visiteurs et du personnel ;
Hôpital hors service en cas d’urgence.
Se préparer et éviter l’effondrement fonctionnel ?
1- Organisation et planification d’urgence ;
2- Formation du personnel aux situations d’urgence et à une demande accrue ;
3- Bâtiment – Construire des hôpitaux sûrs, sécuriser les bâtiments existants. Intégration de normes antisismiques, de protections contre les événements climatiques extrêmes dans la conception du bâtiment dès le départ (cela n’ajoute pas plus de 4 % aux coûts de construction) ;
4- Rénover les éléments non structurels – ils représentent la plus grande partie de la valeur d’un hôpital : équipements mécaniques, électriques, communications, rayonnages et chauffage de l’eau. Ce sont les dégâts à ces éléments qui empêchent le plus souvent un établissement de fonctionner. Leur rénovation, dans un bâtiment structurellement solide par ailleurs, revient à environ 1 % du budget de l’hôpital, mais protège jusqu’à 90 % de sa valeur.
L’Hospital Safety Index fournit un instantané de la probabilité qu’un hôpital ou un établissement de santé continue à fonctionner dans des situations d’urgence, en fonction de facteurs structurels, non structurels et fonctionnels, y compris l’environnement et le réseau de services de santé auquel il appartient. En déterminant l’indice ou le score de sécurité d’un hôpital, les décideurs auront une idée globale de sa capacité à réagir aux urgences et aux catastrophes majeures. Hospital Safety Index ne remplace pas des études de vulnérabilité coûteuses et détaillées. Cependant, comme il est relativement peu coûteux et facile à appliquer, il s’agit d’un premier pas important vers la priorisation des investissements d’un pays dans la sécurité des hôpitaux. Le calcul de l’indice de sécurité d’un établissement de santé s’effectue en plusieurs étapes. Premièrement, une équipe d’évaluation utilise la liste de contrôle normalisée des hôpitaux sûrs pour évaluer le niveau de sécurité dans 145 zones de l’hôpital. Une fois la liste de contrôle complétée, l’équipe d’évaluation valide les scores et les rentre dans un calculateur de scores qui pondère chaque variable en fonction de son importance relative pour la capacité de l’hôpital à résister aux sinistres et à continuer de fonctionner. Le score de sécurité est calculé automatiquement. Le score final de l’indice de sécurité classe un établissement de santé dans l’une des trois catégories de sécurité, aidant les autorités à déterminer les établissements qui nécessitent le plus d’interventions. Le calcul du score de sécurité permet aux établissements de santé d’établir des routines de maintenance et de suivi et d’examiner des actions visant à améliorer la sécurité à moyen terme. Cet aperçu rapide donnera aux pays et aux décideurs un point de départ pour établir des priorités et réduire les risques et la vulnérabilité des établissements de santé.
(Sources : Sauver des vies, assurer la sécurité des hôpitaux dans les situations d’urgence – OMS et Hospital Safety Index – OMS)
La catégorie A
concerne les installations jugées capables de protéger la vie de leurs occupants et susceptibles de continuer à fonctionner en cas de catastrophe.
La catégorie B
est attribuée à des installations pouvant résister à une catastrophe mais dans lesquelles des équipements et des services critiques sont menacés.
La catégorie C
désigne un établissement de santé où la vie et la sécurité des occupants sont considérées comme étant en danger lors de catastrophes.
Résilience et adaptation
STRATÉGIES D’ADAPTATION

- Conception des enceintes pour résister au vent violent, notamment les fenêtres et les constructions en façade qui sont à l’épreuve des chocs et du vent ;
- Enlèvement de tous les articles qui peuvent devenir des projectiles, par exemple, les meubles et équipements en vrac, les toits lestés (gravillons) à moins de 1500 pieds des bâtiments critiques ;
- Protéger et restaurer les fonctions hydrologiques existantes en plantant de la végétation indigène ou non indigène appropriée, en reclassant les sols au besoin et en rétablissant les fonctions des plaines inondables et des zones tampons riveraines et humides ;
- Gérer les eaux pluviales sur place en réduisant les surfaces imperméables, en recueillant les eaux de pluie, et en orientant les eaux de ruissellement restantes vers des méthodes de traitement des eaux pluviales fondées sur le sol et la végétation, comme les jardins pluviaux, les bio-éclaboussures, les zones humides et les toits verts (la recharge des eaux souterraines devient de plus en plus importante dans les régions du pays qui dépendent des aquifères).
Résilience face aux situations d’urgence :
- L’infrastructure, le personnel et les fournitures sur place doivent pouvoir être disponibles pendant de longues périodes à la suite d’événements météorologiques en raison des infrastructures communautaires endommagées (réseau électrique régional, approvisionnement municipal en eau potable, réseaux routiers et de transport, systèmes de communication) et les installations doivent pouvoir fonctionner pendant plus de 96 heures sans aide de la collectivité ;
- Accroître les capacités d’entreposage et de stockage pour tenir compte de la durée plus longue des intempéries (augmenter les quantités minimales d’aliments, d’eau et de combustible stockés sur place) ;
- Garantir l’alimentation en eau salubre et en électricité ;
- Mettre les générateurs à l’abri (dans des endroits bien fermés). Disposer de puissants générateurs de secours avec des réserves suffisantes de carburants disposées dans différents endroits ;
- Fournir au personnel les équipements de protection individuels adaptés en cas de flambée épidémique ;
- Protéger les tuyaux et canalisations pour garantir l’approvisionnement en gaz, y compris en oxygène ;
- Sécuriser le matériel médical et les équipements d’urgence ;
- Veiller au fonctionnement sans interruption des blocs opératoires ;
- S’assurer qu’il y a des systèmes de traitement des produits dangereux (déchets chimiques, biologiques et radioactifs).
- Garantir un accès facile à l’établissement pour les piétons et les véhicules et veiller à protéger des dangers les voies d’accès et de sorties ;
- Évaluer les routes d’accès et les voies d’évacuation des bâtiments en cas de vulnérabilité extrême aux intempéries et déterminer si les inondations causées par les arbres abattus ou les ponceaux bloqués auront une incidence sur l’utilisation des routes et l’accès au site ;
- Comprendre les itinéraires et les procédures d’évacuation lors de la localisation des héliports, des zones de débarquement des ambulances et d’autres points d’accès essentiels.
Pour répondre aux besoins des populations, la santé publique doit donc être prête à intervenir non seulement lors d’un événement météorologique extrême, mais aussi avant et après sa survenue, car il ne s’agit pas que de traitement, mais bien de prévention et de soutien à long terme, le cas échéant. Les mesures d’adaptation qui répondent aux impacts des changements climatiques peuvent être classées de la manière suivante :
Augmenter les seuils de conception pour tenir compte de l’intensité des évènements météorologiques extrêmes (les seuils de conception comprennent les températures de conception, la vitesse du vent, l’élévation moyenne des eaux lors d’inondations) ;
Augmenter les capacités de stockage et d’entreposage pour tenir compte de la durée des épisodes météorologiques extrêmes (augmenter les quantités minimales de nourriture, d’eau et de carburant disponibles sur place) ;
Mettre en place des exigences pour rendre plus résilientes les installations dans de nouvelles régions géographiques afin de répondre à l’évolution des fréquences météorologiques extrêmes (exigences pour l’adoption de l’enveloppe extérieure des bâtiments ou la résilience électro-mécanique du système) ;
Augmenter les capacités de « travail isolé » qui reconnaît que les infrastructures, le personnel et le matériel médical pourraient être requis pour des longues périodes de temps suite à des évènements météorologiques et que les bâtiments pourraient devoir fonctionner pendant plus de 96 heures sans aide de la communauté.
Pour faire face au fardeau futur des changements climatiques sur la santé, il faut que la capacité et l’infrastructure en santé soient suffisantes. La reconstruction de la capacité en santé publique à l’échelle mondiale est considérée comme la réponse la plus importante, rentable et urgente aux changements climatiques. Au Canada, il faut assurer que le système de santé sera prêt à faire face à une hausse des maladies reliées aux effets des changements climatiques.
(Sources : Hospital Safety Index, Evaluation Forms for Safe Hospitals – PAHO et OMS, Health and Human Resources Climate Adaptation Plan – HHS)
Résilience et adaptation
FORMATION

Au Québec, le besoin de formation continue en santé et changements climatiques pour les omnipraticiens a été formulé clairement dans une récente étude réalisée à ce sujet. Analysant les besoins de formation continue en santé et changements climatiques pour les omnipraticiens, cette étude a été menée auprès de 23 informateurs clés possédant une vue d’ensemble à ce sujet pour la clientèle visée. Parmi les résultats, les chercheurs relèvent que tous les informateurs clés étaient d’avis que les omnipraticiens avaient une faible littératie écomédicale, et 15 (65 %) estimaient que leur formation en médecine ne les préparait pas à faire face aux enjeux climatiques dans leur pratique.
Et il est fort probable que ce besoin de formation soit aussi ressenti chez d’autres intervenants de première ligne, comme les infirmiers, les travailleurs sociaux et les psychologues.
À la suite du quatrième rapport du GIEC qui faisait état des connaissances sur le sujet, l’Association médicale mondiale (AMM), au nom de ses associations médicales nationales et de ses membres médecins, s’est sentie dans l’obligation d’attirer l’attention sur les conséquences sanitaires des changements climatiques et de proposer des solutions, comme l’avait fait l’OMS l’année précédente. L’AMM s’engage notamment à :
Ajouter ou renforcer la formation sur la médecine/santé environnementale et la santé publique pour tous les étudiants en médecine et disciplines apparentées ;
Demander aux collèges et aux universités de développer, en l’adaptant aux besoins locaux, la formation continue en médecine et en santé publique sur les signes cliniques, le diagnostic et le traitement de nouvelles maladies présentes dans les communautés et consécutives aux changements climatiques et sur la gestion à long terme de l’anxiété et de la dépression que l’on observe souvent dans les situations de catastrophe.
Le fait est que les services de santé et les services sociaux subiront de plus en plus les répercussions des événements climatiques associés aux changements climatiques, dont la hausse des hospitalisations et des consultations auprès de divers professionnels de la santé (médecins, infirmiers, psychologues, travailleurs sociaux, etc.), à l’urgence notamment. Ces augmentations touchent particulièrement les composantes organisationnelles (approvisionnement, personnel) des réseaux de la santé. Toutefois, force est de constater que les événements météorologiques extrêmes peuvent aussi affecter leurs composantes structurelles (structures fixes, toits, murs), non structurelles (systèmes électromécaniques des bâtiments, de communication) et de planification (personnel, problèmes d’accès aux lieux de travail, de transport).
L’Association médicale canadienne recommande ce qui suit :
1-Créer un programme national de sensibilisation du public à l’importance de l’environnement et des changements climatiques mondiaux pour la santé personnelle ;
2- Encourager les écoles de sciences de la santé à inclure dans leurs programmes d’études des volets portant sur la santé et l’environnement ; favoriser l’élaboration de modules d’éducation continue sur la santé et l’environnement et sur les pratiques environnementales propices à la santé ;
3- Quantifier et modéliser le fardeau morbide des changements climatiques mondiaux ;
4- Déterminer les groupes les plus vulnérables, les répercussions des changements climatiques sur la santé particulières aux groupes vulnérables et les nouvelles mesures possibles de protection pour les groupes en cause ;
5- Réunir davantage de données plus précises sur la santé, particulièrement dans le cas des groupes vulnérables et mal desservis.
Résilience et adaptation
Îlots de chaleur

Un îlot de chaleur urbain est une zone urbaine où la température ambiante est supérieure à celle des zones rurales environnantes. La chaleur est beaucoup plus intense dans ces zones que dans le reste de la ville ou que dans les campagnes aux alentours : la différence peut atteindre jusqu’à 12°C ! Et surtout, les nuits y sont plus chaudes. Ils sont causés par la présence de matériaux imperméables absorbant la chaleur, la faible végétalisation et la production de chaleur dans les édifices et par le trafic motorisé, particulièrement en milieu densément peuplé.
(Sources : Synthèse des connaissances sur les changements climatiques au Québec, Édition 2015 – Ouranos).
Au Québec, comme dans de nombreuses régions du monde, les îlots de chaleur intra-urbains caractérisent surtout les quartiers défavorisés, généralement plus asphaltés et densément peuplés (qu’ils soient situés sur le bord d’un cours d’eau ou pas) que les quartiers favorisés.
MESURES GÉNÉRALES DE RÉDUCTION DE L’EFFET D’ÎLOT DE CHALEUR POUR LES ÉTABLISSEMENTS DE SANTÉ
1- Étendre la couverture végétale en plantant des arbres, des arbustes et des plantes grimpantes, crée de nouveaux espaces verts et installer des toits verts ;
2- Augmenter la réflectivité des surfaces des bâtiments et des matériaux de revêtement en installant des toits réfléchissants ; en utilisant des matériaux de revêtement de couleur pâle pour paver les routes, les trottoirs, les stationnements ; et en adoptant des mesures d’aménagement qui tiennent compte du climat ;
3- Réduire la chaleur résiduelle en rénovant les bâtiments et en améliorant les services publics pour favoriser une meilleure efficacité énergétique ; en installant des appareils éco-énergétiques ; et en adoptant des règlements contre la marche au ralenti des moteurs.
(Source: Mesures de lutte aux ilots de chaleur urbains – INSPQ).
La hausse de température engendrée par les îlots de chaleur urbains contribue à la hausse de la mortalité lors de périodes de vagues de chaleur.
La chaleur accablante engendrée par les îlots de chaleur urbains peut créer un stress thermique chez les personnes qui y résident ou qui y travaillent. On note de l’inconfort, des faiblesses, des troubles de la conscience, des crampes, des syncopes, des coups de chaleur et une exacerbation des maladies chroniques préexistantes comme le diabète, l’insuffisance respiratoire, les maladies cardiovasculaires, cérébrovasculaires, neurologiques ou rénales, au point de causer la mort. La chaleur accrue a un effet sur la qualité de l’air intérieur, en facilitant la multiplication des acariens, des moisissures et des bactéries, tout en favorisant la libération de substances toxiques. Les îlots de chaleur urbains contribuent à la formation du smog, qui se forme lors de la réaction entre les rayons du soleil, la chaleur, les composés organiques volatils et les oxydes d’azote (des polluants produits inévitablement lors d’une combustion). Les besoins de réfrigération et de rafraîchissement de l’air intérieur peuvent générer une hausse de la demande en énergie et, conséquemment, des émissions de gaz à effet de serre.
(Source: Mesures de lutte aux ilots de chaleur urbains – INSPQ).
+ Études de cas
CHU Sainte Justine (Québec)
Projet de modernisation des activités d’alimentation
En 2011, le CHU Saint-Justine a entrepris une importante modernisation de ses services alimentaires et a par la même occasion révisé ses pratiques en alimentation. En effet, à cette époque, le taux de satisfaction des repas était de 60% et 25 % des plateaux revenaient intouchés, ce qui engendrait des pertes alimentaires de plus de 89 000 $ par année. Dans le cadre de ce projet, la vision du CHU était :
- Favoriser l’humanisation des services alimentaires
- Augmenter le taux de satisfaction
- Faciliter la réalimentation des clientèles
- Assurer une efficience optimale (humaine, ergonomique et financière)
D’un mode de service traditionnel en liaison chaude à des heures fixes, le CHU est passé à la préparation de mets juste-à-temps ainsi qu’à la livraison des plateaux à l’heure convenue par les patients. Ces derniers retrouvent le contrôle de leur alimentation en choisissant ce qu’ils désirent manger au moment qui leur convient. Un tel changement de culture a nécessité de travailler en approche participative avec l’ensemble des comités décideurs et des directions de l’organisation. La mise en oeuvre de ce projet a nécessite de travailler simultanément sur de multiples dossiers, notamment : la réalisation des plans architecturaux et la rénovation de la cuisine, la revue des processus, la création du menu, l’élaboration du mode de fonctionnement, le développement du logiciel, la création d’une identité visuelle aux couleurs du CHU, etc…
Qui peut commander un repas ? Tous les patients même ceux ayant des restrictions alimentaires complexes. Pour respecter les diverses restrictions alimentaires, cinq menus ont été créés : régulier, greffe, sans résidu, kasher et glycogénose/fructosémie. Chaque appel est traité par une technicienne en diététique. Comment ça fonctionne? À partir d’un menu « à la carte » :
- Le patient passe sa commande à une technicienne par téléphone
- Dans un délai approximatif de 45 minutes, un repas est fraîchement cuisiné
- Et livré à sa chambre
- Les repas peuvent aussi être commandés d’avance à partir de l’hôpital ou de la maison par le patient, ses parents ou par l’équipe soignante.
Tout a été pensé pour offrir un service flexible et adapté aux besoins de la clientèle. Que ce soit une assiette de pâtes pour une mère qui vient d’accoucher ou un bol de céréales comme collation pour un tout-petit juste avant son dodo!
Centre médical de Boston (Massachussets)
Le Centre médical de Boston a quant à lui misé sur de l’agriculture maison pour assurer la qualité de la nourriture et sa provenance (très très) locale. L’établissement a installé plus de 650 m² de potagers sur ses toits où verdissent des rangs de salades et mûrissent de juteuses tomates.
Clinique Pasteur de Toulouse (France)
Depuis 2014, la clinique a installé 500 m2 de potager sur ses toits. Le but de l’initiative ? Combiner écologie et santé par une production locale et le développement de l’aspect thérapeutique de l’alimentation. En effet, un des bénéfices est de diminuer l’impact environnemental de la clinique, à commencer par les approvisionnements de la cantine de par la mise en place de circuits courts et le maraîchage biologique. 200 jardinières ont été installées sur le toit de l’Atrium.Les fruits, légumes et aromates sont cultivés en maraichage biologique, avec une attention particulière portée à la diversité des espèces. En plus, les déchets organiques de la restauration sont recyclés en compost puis utilisés dans le potager dans une perspective d’économie circulaire. Une expérience qui permet également de reconnecter le personnel de santé, les patients entre eux et à la nature. Par ailleurs, le projet recrute d’anciens salariés de la clinique ainsi que des travailleurs handicapés de l’établissement et du service d’aide par le travail.
Kaiser Permanente (É-U)
Réduction de la consommation d’eau
Les établissements de santé sont parmi les plus grands consommateurs d’eau au sein de nos communautés. Ils peuvent par ailleurs polluer l’eau s’ils ne gèrent pas adéquatement les déchets pharmaceutiques et dangereux qu’ils génèrent.
Kaiser Permanente a pris des mesures agressives pour réduire ses impacts sur les systèmes locaux et régionaux de distribution des eaux entourant leurs installations. Pour ce faire, l’établissement s’est donné comme objectif de réduire les quantités d’eau utilisées de 25 % part pied carré de superficie occupée par ses bâtiments d’ici 2025.
En 2017, l’utilisation d’eau avait diminué de 14% par rapport à 2013. Certaines installations ont même réussi à réduire l’utilisation d’eau de plus de 20%. Effectuer une transition vers des sources d’énergie renouvelables (telles que l’énergie solaire ou éolienne) devrait permettre de réduire l’utilisation d’eau de 100 millions de gallons par année. Le recours au traitement numérique aux rayons X, tout en améliorant l’analyse des images, a permis de réduire de façon importante les volumes d’eau et de produits chimiques nécessaires au traitement traditionnel des films.
CH de Cannes (France)
Réduction de la consommation d’eau chaude
Au Centre hospitalier de Cannes, on s’est posé la question suivante «Changer les draps aussi souvent est-il une nécessité d’hygiène ou un automatisme ?»
L’équipe opérationnelle d’hygiène a réalisé un audit des pratiques en cours au CH. Résultat : une surconsommation annuelle de 8 340 draps, soit une économie potentielle de près de 23 000 € en lavage. Sans parler du coût écologique, notamment les GES évités en n’ayant pas à chauffer l’eau. Une belle idée d’écoconception des soins, mais qui se heurte encore au scepticisme de certains agents.
CHU de Québec (Québec)
Amélioration de la performance énergétique
Dans le but de réduire son empreinte écologique et ses frais d’exploitation, le CHU de Québec s’est lancé dans un vaste projet de performance énergétique (investissement de 48,3 M$ pour s’assurer des d’économies annuelles garanties de 3,7 M$). L’établissement souhaitait aussi moderniser des équipements électromécaniques devenus désuets, défi d’autant plus important qu’il fallait intervenir dans des hôpitaux où se trouvent de nombreuses zones critiques (blocs opératoires, traumatologie, etc.).
Parmi les mesures développées pour atteindre ces objectifs, la conversion vapeur-eau chaude des réseaux de chauffage était de loin la plus complexe. Lors de son implantation, une collaboration étroite avec les services techniques et les équipes de soins a permis de maintenir en tout temps le confort et la sécurité des patients.
CIUSSS Mauricie et du Centre du Québec (Québec)
Projet de conversion à la biomasse
La motivation d’implanter la biomasse à l’hôpital de La Tuque résidait dans le désir d’encourager la filière forestière et l’économie locale. La biomasse a donc remplacé une partie de la consommation de gaz naturel, énergie pourtant fort abordable. La mesure a été intégrée à un projet global d’efficacité énergétique qui s’autofinance grâce à des économies annuelles de 227 376 $.
Bien que le chauffage par biomasse nécessite une supervision et un entretien accrus par rapport aux chaudières traditionnelles, ses avantages, tels que la redondance accrue, la réduction de l’empreinte environnementale et le soutien à l’économie locale satisfont pleinement la direction de l’hôpital. Le système est en fonction depuis avril 2014 et permet des réduction de gaz à effet de serre de 534 tonnes par année.
CISSS de Chaudière-Appalaches (Québec)
Seize bâtiments éco-énergétiques
Le CISSS de Chaudière-Appalaches, secteur Alphonse-Desjardins, a investi 10,6 millions de dollars afin de réduire la consommation d’énergie de 34 % et les émissions de gaz à effet de serre de 60 % dans 16 de ses installations. L’investissement sera remboursé en 2026 considérant les économies d’énergie de 820 000 $/an ainsi que les appuis financiers de 2,8 millions de dollars reçus d’Hydro-Québec, de Gaz Métro, du Bureau de l’efficacité et de l’innovation énergétiques (BEIÉ) ainsi que du Ministère de la Santé et des Services sociaux (MSSS). Le projet d’efficacité énergétique compte près de 50 mesures pour atteindre ces résultats : modernisation des chaufferies et de l’éclairage, contrôle des systèmes de chauffage et de climatisation, récupération d’énergie et thermopompage.
Partners HealthCare (Massachussets)
En 2008, Partners HealthCare avait une consommation énergétique augmentant de 1,5 % par an. Les sources d’énergie utilisées se composaient alors à 49 % de fuel, à 30 % d’hydroénergie, à 18 % de nucléaire et à 3 % d’énergies renouvelables. Par ailleurs, le Massachussets importe environ 90 % de son énergie.
Afin de remédier à cette situation, le système de santé a identifié et évalué les sources d’énergies renouvelables qui lui permettrait de réduire sa dépendance aux énergies fossiles en développant un plan d’investissement sur 10 ans.
Six systèmes d’énergies renouvelables ont été évalués : chauffage solaire de l’eau, panneaux photovoltaïques, éolien, géothermie, biomasse, biocarburant et énergie marémotrice.
La mise en place de ces solution s’est traduite par les bénéfices suivants :
- Réduction de 25 % de la consommation énergétique sur 5 ans ;
- Réduction de la quantité annuelle de pollution générée : 21,6 tonnes de dioxide de soufre, 5 tonnes de protoxyde d’azote, 6 332 tonnes de dioxide de carbone et 0.15 tonnes de mercure.
- D’après le calculateur d’impact énergétique de Practice Greenheath, la réduction annuelle de l’impact sur la santé de la population est estimé à 500 000$.
CISSS de Lanaudière (Québec)
Traitement des résidus alimentaires par déshydratation thermique
Le Centre hospitalier de Lanaudière prépare 2 150 repas par jour. Une étude de caractérisation réalisée par l’équipe de Synergie Santé Environnement en février 2014 a permis d’estimer à 151 tonnes les quantités de résidus alimentaires générés annuellement par l’hôpital. Afin de détourner de l’enfouissement ces matières, et ainsi de réduire les quantités de gaz à effet de serre émis, le CISSS a acheté deux déshydrateurs thermiques qui fonctionnent depuis juillet 2018 qui permettent de déshydrater 110 kg de résidus alimentaires par jour, ce qui génère environ 75 gallons de matière déshydratée par semaine (sous forme de poudre). L’hôpital prévoit une phase 2 avec l’achat d’un troisième déshydrateur en 2019 qui permettra de porter à 220 kg par jour les quantités de résidus alimentaires déshydratés.
L’avantage de cette technologie est la réduction du volume et de la masse de 75 %. La matière générée est actuellement récupérée par une compagnie qui fabrique des toits verts.
CISSS des Laurentides (Québec)
Un projet de démonstration financé par l’Institut national de santé publique du Québec à l’hôpital de St-Eustache portait sur l’intégration de mesures de lutte aux îlots de chaleur urbains sur le stationnement principal de l’établissement. Les stratégies d’adaptation qui ont été mises en œuvre sont les suivantes : le verdissement du stationnement, la construction de circulations piétonnières partiellement couvertes, l’intégration de bassins de rétention d’eau pluviale en surface, le prolongement du lien cyclable sur le terrain de l’hôpital et la construction d’un abri couvert pour les vélos.
CIUSSS de la Capitale-National (Québec)
Le Centre intégré universitaire en santé et services sociaux (CIUSSS) de la Capitale-Nationale profite aujourd’hui de la Journée de l’arbre de la santé pour présenter son premier projet de verdissement, réalisé à l’Institut de réadaptation en déficience physique de Québec (IRDPQ), , en collaboration avec le Laboratoire d’intégration de l’écologie urbaine.
Dans le cadre du programme Milieux de vie en santé de Nature Québec, le CISSS de de la Capitale-Nationale a mis en place un projet de verdissement qui a permis de se doter d’une prairie urbaine pour sa clientèle et son personnel, de planter plus de 200 arbres, arbustes et plantes aux abords du bâtiment et de remplacer une partie de sa toiture par un toit blanc. Les améliorations apportées permettent de contrer les îlots de chaleur, diminuer le bruit des axes routiers ainsi que la poussière générée par la circulation. Par ailleurs, la présence d’arbres et arbustes ainsi que le toit blanc aideront à diminuer les coûts reliés à la climatisation de l’établissement. Un parcours piétonnier sera également aménagé prochainement pour faciliter les déplacements et favoriser l’activité physique chez la clientèle et le personnel.
CISSS de l’Outaouais (Québec)
Mesures d’adaptation aux changements climatique au Centre d’hébergement Bon Séjour
Les stratégies d’adaptation mises en œuvre au Centre d’hébergement Bon Séjour comportaient trois volets, le remplacement des fenêtres existantes par du vitrage ultra performant, un jardin et une toiture verte. La solution préconisée a consisté à l’installation de vitrage thermochromique (vitrage triple) lequel a la propriété de s’ajuster selon l’intensité du rayonnement solaire durant la journée. Cette solution répondait aux objectifs visés, soit le contrôle des gains solaires tout en maintenant une bonne visibilité vers l’extérieur. De plus, le contexte de ce projet représentait une opportunité intéressante pour l’intégration de ce produit en émergence.
Le jardin a fait l’objet d’un réaménagement complet incluant un trottoir de déambulation de couleur claire avec un matériau perméable. La plantation d’arbres matures et de vivaces devrait contribuer à diminuer l’accumulation de chaleur dans cet espace relativement fermé. À noter que les aménagements ont été conçus de façon à répondre aux besoins particuliers de l’établissement et de leurs résidents.
Une toiture verte a été installée sur la partie agrandie du bâtiment datant de 2004. Suite à une validation de la capacité de la structure d’acier existante à recevoir des charges additionnelles, un système de toit vert de type extensif a été sélectionné afin de minimiser les impacts sur la structure.
CISSS de la Montérégie-Ouest (Québec)
Mesures d’adaptation aux changements climatiques au CHSLD d’Ormstown
Le projet du CHSLD d’Ormstown comprenait trois zones d’intervention, soit le jardin, les aires communes au sud (salle à manger et fumoir) et le salon de l’îlot prothétique au deuxième étage (salon Bleu). Les stratégies proposées consistaient à diminuer le gain solaire dans les espaces communs identifiés et retenus au début de la conception.
Une des stratégies mise en place est l’installation d’une pergola fixée au bâtiment vis-à-vis la salle à manger au rez-de-chaussée et vis-à-vis le fumoir à l’étage. La pergola est composée d’une structure d’acier et de volets en bois torréfié. Les fenêtres de ces espaces ont également été remplacées afin de bonifier leur performance énergétique et limiter le gain solaire par l’utilisation de vitrages énergétiques munis de filtres solaires (pellicule Low-E).
En plus du remplacement de ses fenêtres, les ouvertures de l’aire commune, appelée Salon Bleu, ont été bonifiées par l’ajout d’un pare-soleil lequel s’étend sur la pleine largeur de la fenestration. Afin d’améliorer la circulation d’air dans cette pièce située au niveau supérieur de l’immeuble, un puits de lumière avec contrôle d’ouverture à distance a été aussi été installé au toit.
Le jardin a fait l’objet d’un réaménagement partiel et inclut un trottoir de déambulation de couleur claire avec un matériau perméable et intègre un espace dégagé dédié aux activités de rassemblement de l’établissement. La plantation d’arbres matures et de vivaces contribue à diminuer l’accumulation de chaleur dans cet espace relativement fermé et orienté au sud. À noter que les aménagements ont été conçus de façon à répondre aux besoins particuliers de l’établissement et de leurs résidents.
Hôpital général St-Joseph (Colombie-Britanique)
Les services alimentaires répondent à de fortes pluies dans la vallée Comox
Les fortes pluies n’ont pas eu d’effet sur le bâtiment mais bien sur l’approvisionnement en eau potable puisqu’un avis d’ébullition a été émis par les autorités de santé publique, ce qui a eu des effets sur les services alimentaires et la cafétéria.
Dès que l’avis d’ébullition a été donné, l’établissement a mis en oeuvre son protocole «eau embouteillée» au sein de l’Hôpital de St. Joseph, exigeant de son fournisseur local la livraison de 108 caisses de bouteilles de 330ml d’eau embouteillée, de 20 contenants de cinq gallons d’eau et de 6 distributeurs d’eau à installer aux endroits clés. Les techniques de préparation de la nourriture ont également du être modifiées.
L’utilisation de l’eau du robinet a été admise à condition qu’elle soit utilisée dans des préparations qui seraient suffisamment chauffées. Le lavage de la vaisselle était également permis avec de l’eau du robinet puisque la température atteinte pendant le processus de rinçage était suffisante pour tuer les bactéries selon les autorités.
Par ailleurs, l’hôpital avait le choix d’utiliser soit de l’eau bouillie, soit de l’eau embouteillée pour boire, se brosser les dents, et nettoyer les fruits et légumes.
En raison du volume d’eau nécessaire pour les besoins quotidiens des 500 patients et du personnel, l’établissement a décidé d’utiliser majoritairement de l’eau embouteillée (500 ml à un litre par personne et par jour). L’eau a été fournie gratuitement à la cafétéria et via des distributeurs dans tout le bâtiment. Toutes les bouteilles vides ont été entreposées dans un local dédié au recyclage, ce qui a permis de les détourner de l’enfouissement.
Suite à cet événement, l’établissement a estimé que les dépenses d’achat de bouteilles d’eau s’élevaient à 10 000$ durant ces 47 jours d’avis d’ébullition. Ce montant n’inclut pas l’ensemble des coûts engendrés par l’organisation (p. ex. travail additionnel des équipes lié à la réception et à la distribution des bouteilles). Wanda McMillan, directrices des services alimentaires de l’hôpital certifia que « ce type d’incident met en lumière le besoin d’avoir des plans en place contre les événements imprévus. C’est une chose de devoir gérer un avis d’ébullition, c’en est une autre de faire face à une catastrophe naturelle pour laquelle il n’y a pas de réserve d’eau potable. Nous nous devons d’avoir un plan d’urgence pour ces deux cas ».
St. John’s Regional Medical Center et Freeman Health System (É-U)
Réponse à une tornade
Des milliers de structures ont été détruites ou endommagées, y compris le St. John’s Regional Medical Center. Le Freeman Health System, un plus petit hôpital voisin qui a échappé à un coup direct, est intervenu lors de cet incident. La priorité initiale du Mercy Hospital était une évacuation complète et immédiate de l’hôpital. Les fenêtres ont été arrachées par le vent ; l’équipement monté sur le toit et la toiture elle-même ont été délogés. Plus de 183 patients, membres du personnel et visiteurs ont été évacués en 90 minutes. Cinq patients en soins intensifs et un visiteur sont morts. En moins d’une semaine, un hôpital de campagne temporaire de 60 lits a été établi dans le stationnement de l’installation détruite. Le Freeman Health System, le second hôpital dans les environs immédiats, s’est retrouvé immédiatement sous tension puisque la présence de tout le personnel s’est avérée nécessaire. Or, vu que la tornade a eu lieu un dimanche, il n’y avait pas de personnel ou de chirurgiens sur place, d’où une panne de communication massive. Les travaux de remplacement du Mercy Hospital ont commencé en 2012 ; l’ouverture de l’installation est prévue pour le début de 2015. Le nouveau bâtiment comportera deux niveaux souterrains et huit niveaux au-dessus du sol. Les caractéristiques anti-tempête comprennent du verre feuilleté partout dans l’installation, des fenêtres anticycloniques dans les zones critiques, un revêtement extérieur en béton et en briques, deux alimentations électriques indépendantes, deux sources d’approvisionnement en eau, deux génératrices logées dans un bâtiment résistant aux tempêtes (l’une ou l’autre peut alimenter l’hôpital indépendamment) et des escaliers intérieurs (résistant aux tempêtes) qui sont équipés d’un éclairage de secours.
Hôpital Nanaimo (Colombie-Britanique)
Une nouvelle urgence résiliente aux changements climatiques
L’hôpital régional général de Nanaimo a répondu à l’incertitude climatique en intégrant des éléments d’adaptation aux changements climatiques dans la structure de son nouveau bâtiment.
Le Nanaimo Regional General Hospital (NRGH) est un établissement de 247 lits qui a ouvert en 2012. Desservant plus de 160 000 personnes sur l’île centrale de Vancouver et environ 400 000 habitants supplémentaires pour le centre de référence, le NRGH a intégré un certain nombre de mesures qui contribuent à atténuer les risques en cas d’incident météorologique extrême quand il a construit 6 200 m2 de services d’urgence additionnels.
Pour réduire la consommation énergétique et les émissions de GES, les concepteurs ont incorporé de la ventilation par déplacement, des produits en bois (avec de plus faibles émissions de GES associées), une meilleure isolation du toit, des protections solaires et des commandes numériques. Le bâtiment dispose d’un labyrinthe souterrain permettant d’emmagasiner de la chaleur et qui préchauffe l’eau chaude sanitaire.
L’indice de performance énergétique du bâtiment (BEPI) est de 524 kWh/m²/an. Les mesures mises en place permettent d’obtenir des économies annuelles de 939 GJ de gaz et de 1 071 892 kWh d’électricité qui totalisent des économies annuelles de 59 815 $. L’utilisation de cours intérieures permet de maximiser la quantité de lumière naturelle pénétrant dans les espaces intérieurs.
Les nouvelles technologies de stores s’ajustent d’elles-mêmes durant la journée : se baissant ou se relevant automatiquement, s’ouvrant ou se fermant selon les conditions.
La conservation de l’eau a été aidée par l’installation d’appareil sanitaires à faible débit, d’un aménagement paysager naturel et d’un système de rétention des eaux pluviales.
Spaulding Rehabilitation Hospital (Massachussets)
Ouvert en avril 2013 et construit sur des friches industrielles assainies près du jardin du Charleston Navy à l’intérieur du port de Boston, le Spaulding est un hôpital d’enseignement de la réhabilitation de 132 lits.
Tirant des leçons de l’ouragan Katrina, et étant éclairée par des rapports scientifiques sur les changements climatiques, l’équipe responsable du projet de construction a conçu le Spaulding en ayant pour objectif principal de construire un hôpital aussi résilient que possible face à la montée des eaux. En réponse à cet objectif, L’élément principal répondant à cet objectif est le positionnement de toutes les composantes mécaniques sur le toit, au-dessus du huitième étage de l’hôpital. Les caractéristiques de résilience abondent au Spaulding. L’entrée du hall et les aménagements de base, par exemple, sont situés 30 pouces au-dessus du niveau de crue de 500 ans. Dans la pratique, si le premier étage était complètement inondé, les niveaux supérieurs de l’immeuble resteraient opérationnels et pourraient continuer à être occupés. La majeure partie des équipements au sol, y compris ceux dans le hall, dans le centre de conférence et la cafétéria, sont facilement déplaçables pour éviter les dommages en cas de crue imminente.
Reconnaissant que lors d’une catastrophe, l’hôpital pourrait se retrouver isolé pendant une période de temps prolongée, le Spaulding possède des caractéristiques qui garantissent un haut degré de confort pour les occupants : les fenêtres peuvent être ouvertes (bien que fermées à clé dans de nombreux bureaux, parties communes et chambres de patients), ce qui permet d’améliorer la température intérieure en apportant de l’air frais de l’extérieur. Par ailleurs, des normes d’isolation élevées, des corniches d’ombrage extérieures et de grandes fenêtres à triple vitrage contribuent également à maintenir un haut niveau de confort intérieur. De nombreux bureaux sont éclairés par la lumière naturelle pendant la journée. Le toit vert installé sur la salle de gymnastique des patients absorbe l’eau de pluie et réduit le ruissellement qui pourrait, autrement, exacerber localement les inondations.
Les mesures d’adaptation aux changements climatiques ont engendré un coût supplémentaire à la construction du bâtiment de 0,5 % du coût total.
Le Spaulding, qui reçut la certification LEED Or, est reconnu comme l’un des hôpitaux les plus résilients d’Amérique du Nord.
City’s Charity Hospital (Louisiane)
Les enseignements tirés de l’ouragan Katrina
L’hôpital, détruit par l’ouragan Katrina, a été reconstruit de façon à empêcher de nouvelles inondations : toutes les infrastructures essentielles sont situés à 22 pieds au-dessus du niveau anticipé que les inondations devraient atteindre.
Le site a été construit pour résister aux ouragans de catégorie 3 (vents de 178 à 208 km/h) ; l’entrée des urgence est située au second étage, accessible par une rampe permettant aux véhicules de l’atteindre. Les espaces administratifs sont situés au rez-de-chaussée et pensés comme sacrifiables si le niveau d’eau monte. La réserve d’eau potable est prévue pour couvrir les besoins de l’hôpital pendant 7 jours.
Tous les équipements mécaniques et électriques sont situés aux derniers étages. Lors de Katrina, le courant a en effet été coupé puisque les équipements étaient situés au sous-sol et donc inondés.
Hôpital général de Régina (Saskatchewan)
Gestion de l’humidité et de la chaleur
En 2007, l’humidité et la chaleur (10 jours à une température supérieure à 45°C) étaient tellement extrêmes que l’hôpital général Regina a été contraint de fermer l’ensemble des salles d’opération pendant environ huit jours, ormis pour les chirurgies vitales. L’humidité élevée nuisait à la capacité de l’hôpital de conditionner de manière adéquate l’air intérieur, en particulier dans les salles d’opération où la ventilation est essentielle pour réduire le risque d’infection.
Pour lutter contre l’humidité inhabituellement élevée, l’hôpital a entrepris un examen complet de ses capacités existantes de chauffage-ventilation-climatisation (CVC) et a ordonné une refonte du système afin d’améliorer les performances. Des capteurs de taux d’humidité ont été installés dans toutes les endroits sensibles de l’hôpital et sont directement reliés au système de gestion automatisée du bâtiment qui enregistre et interprète les données en temps réels. Une fois que les seuils d’humidité sont atteints, le système prend les mesures nécessaires pour revenir à des niveaux préétablis.
Outils
La contribution du secteur de la santé à la crise climatique mondiale et les possibilités d’actions
Il s’agit du premier d’une série de documents de recherche et de politiques que Health Care Without Harm et ses partenaires, dont l’Arup, visent à produire au cours des trois prochaines années. La série définira l’empreinte climatique des soins de santé et esquissera un ensemble de mesures que le secteur peut prendre pour s’aligner sur l’ambition de l’Accord de Paris.

Références principales
Sources primaires utilisées pour la conception du site
Health Care Without Harm – Climate-smart health care series Green Paper Number One
INSPQ | Institut national de santé publique du Québec – Changements climatiques et santé, Prévenir, soigner et s’adapter
OURANOS | Rapport synthèse – Vers l’adaptation – Synthèse des connaissances sur les changements climatiques au Québec
OMS | Organisation mondiale de la santé – Cadre opérationnel pour renforcer la résilience des systèmes de santé face au changement climatique
NASA | Global Climate Change – Vital Signs of the Planet
HCHW | Health Care’s Climate Footprint
Organisations canadiennes
Synergie Santé Environnement
La mission de SSE est de soutenir les établissements de santé québécois à réduire leurs impacts sur la santé et sur l’environnement.
Coalition canadienne pour un système de santé écologique | Canadian Coalition for Green Health Care
L’Association canadienne des médecins pour l’environnement
Centre for Excellence in emergency Preparedness
La mission du Centre est de faciliter et de maintenir une préparation optimale du système d’urgence médicale canadien en fournissant un consensus d’experts basé sur des preuves et des meilleures pratiques.
Environnement Canada
Le mandat d’Environnement Canada est de coordonner les politiques et les programmes environnementaux du gouvernement canadien.
Ressources naturelles Canada
Ressources naturelles Canada cherche à améliorer le développement responsable, l’utilisation des ressources naturelles du Canada et la compétitivité des produits issus des ressources naturelles canadiennes. Lien climat.
Organisations internationales
Health Care Without Harm
HCWH est une coalition internationale d’hôpitaux et de systèmes de santé.
C2DS
Le C2DS est une association à but non lucratif créée en 2006 de professionnels de santé mobilisés par le développement durable.
Nordic Center for Sustainable Healthcare
Le Nordic Center for Sustaianble Healthcare (NCSH) vise à promouvoir des soins de santé durables, stimuler l’innovation et les investissements dans les soins de santé durables, apporter des solutions et des idées de classe mondiale aux pays nordiques et fournir des solutions et des connaissances nordiques au monde entier.
Groupe d’experts intergouvernemental sur l’évolution du climat (GIEC)
Le Groupe d’experts intergouvernemental sur l’évolution du climat (GIEC) est l’organisme international chef de file pour l’évaluation des changements climatiques.
Tyndall Centre for Climate Change Research
Le Tyndall Centre est mondialement reconnu comme étant une source intégrée et de grande qualité de recherches sur les changements climatiques.
Organisation mondiale de la santé
L’OMS est l’autorité dirigeant et coordonnant la santé au sein des Nations-Unies
Rapports et publications (en français)
Ville de Montréal | Plan d’adaptation aux changements climatiques
The Lancet Commissions | Santé et changement climatique : réponses politiques pour protéger la santé publique
Organisation mondiale de la santé | Villes résilientes, n’oublions pas les hôpitaux
Organisation mondiale de la santé | Sauver des vies : assurer la sécurité des hôpitaux dans les situations d’urgence
ONU | Des hôpitaux à l’abri des catastrophes
Accord européen et méditerranéen sur les risques majeurs (EUR-OPA) | Principes éthiques pour la réduction des risques de catastrophe et la résilience des personnes
CIUSSS du Centre-Sud-de-l’Île-de-Montréal (CSMTL) – Chaleur accablante ou extrême 2017 – Plan régional de prévention et de protection et Guide à l’intention des établissements de santé
Organisation mondiale de la santé – Exemple d’établissements confrontés à des événements climatiques extrêmes dans le monde
safehospitals.info | Des hôpitaux à l’abri des catastrophes, 2011
Rapports et publications (en anglais)
World Health Organization | Disaster risk management for health: climate risk management
Pan American Health Organizatio | Formulaire d’évaluation de sécurité hospitalière – Hospitals Safe from Disasters
U.S. Department of Health and Human Services | Primary Protection: Enhancing Health Care Resilience for a Changing Climate
Journal of Healthcare Engineering | Advanced Energy Design Guide forSmall Hospitals and HealthcareFacilities